سرطان پوست
سرطان پوست یکی از شایعترین انواع سرطانها است که از رشد غیرعادی سلولهای پوستی ناشی میشود. این بیماری معمولاً در نواحی پوست که بیشتر در معرض نور خورشید قرار دارند، مثل صورت، گردن، دستها و پاها، رخ میدهد. سه نوع اصلی سرطان پوست عبارتند از:
۱. سرطان سلولهای بازال (Basal Cell Carcinoma – BCC):
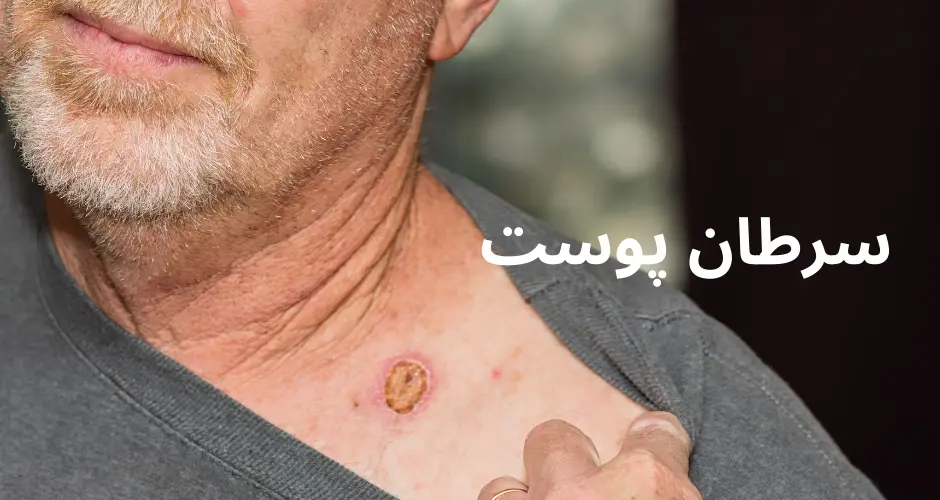
شایعترین نوع سرطان پوست است و معمولاً در نواحی پوست که بیشترین تماس را با نور خورشید دارند، مانند صورت، گردن و دستها، دیده میشود. این نوع سرطان از سلولهای بازال پوست که در لایه پایینتر اپیدرم قرار دارند، ناشی میشود. اگرچه سرطان سلولهای بازال به ندرت متاستاز میدهد (گسترش به سایر قسمتهای بدن)، اما میتواند به بافتهای اطراف نفوذ کرده و آنها را تخریب کند.
علائم و نشانهها
سرطان سلولهای بازال معمولاً به صورت ضایعات پوستی ظاهر میشود که میتوانند شامل موارد زیر باشند:
– برآمدگیهای کوچک و مرواریدی: که ممکن است شفاف، صورتی یا قرمز باشند.
– زخمهای باز: که به راحتی خونریزی میکنند و بهبود نمییابند.
– ناحیههای قرمز و تحریک شده: که ممکن است خارش داشته باشند.
– برآمدگیهایی با سطح براق و صاف: که ممکن است رنگ پوست طبیعی یا کمی تیرهتر داشته باشند.
– زخمهای صاف و زرد یا سفید: که مانند زخمهای اسکار به نظر میرسند.
عوامل خطرزا
عوامل متعددی میتوانند خطر ابتلا به سرطان سلولهای بازال را افزایش دهند:
– نور خورشید: اصلیترین عامل خطرزا است. تماس مکرر با اشعههای فرابنفش (UV) خورشید خطر ابتلا را افزایش میدهد.
– پوست روشن: افرادی که پوست روشن، چشمهای روشن و موی بلوند یا قرمز دارند بیشتر در معرض خطر هستند.
– سن: با افزایش سن، خطر ابتلا به سرطان سلولهای بازال افزایش مییابد.
– سابقه خانوادگی: وجود سابقه این نوع سرطان در خانواده میتواند خطر ابتلا را افزایش دهد.
– سیستم ایمنی ضعیف: افرادی که سیستم ایمنی ضعیفی دارند، مانند افرادی که داروهای سرکوبکننده سیستم ایمنی مصرف میکنند یا به HIV/AIDS مبتلا هستند، بیشتر در معرض خطر قرار دارند.
تشخیص
تشخیص سرطان سلولهای بازال معمولاً با معاینه بالینی پوست توسط پزشک آغاز میشود. برای تأیید تشخیص، ممکن است نمونهای از بافت مشکوک (بیوپسی) گرفته و تحت بررسی میکروسکوپی قرار گیرد.
درمان
روشهای مختلفی برای درمان سرطان سلولهای بازال وجود دارد، از جمله:
– جراحی: جراحی برای برداشتن ضایعه سرطانی و بخش کوچکی از بافت سالم اطراف آن به عنوان حاشیه ایمن.
– کرایوتراپی: فریز کردن سلولهای سرطانی با استفاده از نیتروژن مایع.
– پرتودرمانی: استفاده از پرتوهای پرانرژی برای کشتن سلولهای سرطانی.
– لیزر درمانی: استفاده از لیزر برای تخریب سلولهای سرطانی.
– درمان فوتودینامیک: استفاده از ترکیب دارویی خاص و نور برای کشتن سلولهای سرطانی.
– شیمیدرمانی موضعی: استفاده از کرمها یا لوسیونهای شیمیدرمانی برای کشتن سلولهای سرطانی.
پیشگیری
برای کاهش خطر ابتلا به سرطان سلولهای بازال، میتوان اقداماتی را انجام داد:
– استفاده از کرم ضدآفتاب: استفاده از کرم ضدآفتاب با SPF بالا و طیف گسترده میتواند پوست را از اشعههای مضر UV محافظت کند.
– پوشیدن لباسهای محافظ: استفاده از کلاه، عینک آفتابی و لباسهای بلند میتواند کمک کند.
– اجتناب از سولاریوم: استفاده از دستگاههای سولاریوم میتواند خطر ابتلا به سرطان پوست را افزایش دهد.
– معاینه منظم پوست: بررسی منظم پوست و مراجعه به پزشک در صورت مشاهده هرگونه تغییرات مشکوک.
تشخیص زودهنگام و درمان به موقع میتواند به جلوگیری از گسترش و عوارض جدیتر سرطان سلولهای بازال کمک کند.
۲. سرطان سلولهای سنگفرشی (Squamous Cell Carcinoma – SCC):
سرطان سلولهای سنگفرشی (Squamous Cell Carcinoma – SCC)
دومین نوع شایع سرطان پوست است که از سلولهای سنگفرشی، سلولهای مسطح و نازکی که در لایه بیرونی پوست (اپیدرم) قرار دارند، منشأ میگیرد. این نوع سرطان معمولاً در نواحی پوست که بیشتر در معرض نور خورشید قرار دارند، مانند صورت، گوشها، گردن، دستها و لبها، دیده میشود. با این حال، میتواند در هر قسمت از بدن ایجاد شود.
علائم و نشانهها
سرطان سلولهای سنگفرشی ممکن است به صورت ضایعات پوستی ظاهر شود که شامل موارد زیر است:
– زخمهای قرمز و پوستهپوسته: که ممکن است خارش داشته باشند یا خونریزی کنند.
– برآمدگیهای زبر و زگیل مانند: که ممکن است خارش یا درد داشته باشند.
– زخمهای باز: که به راحتی خونریزی میکنند و بهبود نمییابند.
– ضایعات گوشتی یا پوستهپوسته: که ممکن است رشد کرده و به صورت تودههای بزرگتر تبدیل شوند.
عوامل خطرزا
عوامل متعددی میتوانند خطر ابتلا به سرطان سلولهای سنگفرشی را افزایش دهند:
– نور خورشید: اصلیترین عامل خطرزا است. تماس مکرر با اشعههای فرابنفش (UV) خورشید یا دستگاههای سولاریوم خطر ابتلا را افزایش میدهد.
– پوست روشن: افرادی که پوست روشن، چشمهای روشن و موی بلوند یا قرمز دارند بیشتر در معرض خطر هستند.
– سابقه آفتابسوختگی: افرادی که در گذشته دچار آفتابسوختگی شدید شدهاند بیشتر در معرض خطر هستند.
– سن: با افزایش سن، خطر ابتلا به سرطان سلولهای سنگفرشی افزایش مییابد.
– سیستم ایمنی ضعیف: افرادی که سیستم ایمنی ضعیفی دارند، مانند افرادی که داروهای سرکوبکننده سیستم ایمنی مصرف میکنند یا به HIV/AIDS مبتلا هستند، بیشتر در معرض خطر قرار دارند.
– سابقه قبلی سرطان پوست: داشتن سابقه سرطان پوست احتمال ابتلا به سایر انواع سرطان پوست را افزایش میدهد.
تشخیص
سرطان سلولهای سنگفرشی معمولاً با معاینه بالینی پوست توسط پزشک آغاز میشود. برای تأیید تشخیص، ممکن است نمونهای از بافت مشکوک (بیوپسی) گرفته و تحت بررسی میکروسکوپی قرار گیرد.
درمان
روشهای مختلفی برای درمان سرطان سلولهای سنگفرشی وجود دارد، از جمله:
– جراحی: جراحی برای برداشتن ضایعه سرطانی و بخش کوچکی از بافت سالم اطراف آن به عنوان حاشیه ایمن.
– کرایوتراپی: فریز کردن سلولهای سرطانی با استفاده از نیتروژن مایع.
– پرتودرمانی: استفاده از پرتوهای پرانرژی برای کشتن سلولهای سرطانی.
– لیزر درمانی: استفاده از لیزر برای تخریب سلولهای سرطانی.
– درمان فوتودینامیک: استفاده از ترکیب دارویی خاص و نور برای کشتن سلولهای سرطانی.
– شیمیدرمانی موضعی یا سیستمیک: استفاده از کرمها یا لوسیونهای شیمیدرمانی برای کشتن سلولهای سرطانی یا استفاده از داروهای شیمیدرمانی به صورت تزریقی یا خوراکی برای درمان سرطانهای پیشرفتهتر.
– ایمنیدرمانی: استفاده از داروهایی که سیستم ایمنی بدن را تقویت میکنند تا سلولهای سرطانی را شناسایی و نابود کنند.
پیشگیری
برای کاهش خطر ابتلا به سرطان سلولهای سنگفرشی، میتوان اقداماتی را انجام داد:
– استفاده از کرم ضدآفتاب: استفاده از کرم ضدآفتاب با SPF بالا و طیف گسترده میتواند پوست را از اشعههای مضر UV محافظت کند.
– پوشیدن لباسهای محافظ: استفاده از کلاه، عینک آفتابی و لباسهای بلند میتواند کمک کند.
– اجتناب از سولاریوم: استفاده از دستگاههای سولاریوم میتواند خطر ابتلا به سرطان پوست را افزایش دهد.
– معاینه منظم پوست: بررسی منظم پوست و مراجعه به پزشک در صورت مشاهده هرگونه تغییرات مشکوک.
تشخیص زودهنگام و درمان به موقع میتواند به جلوگیری از گسترش و عوارض جدیتر سرطان سلولهای سنگفرشی کمک کند.
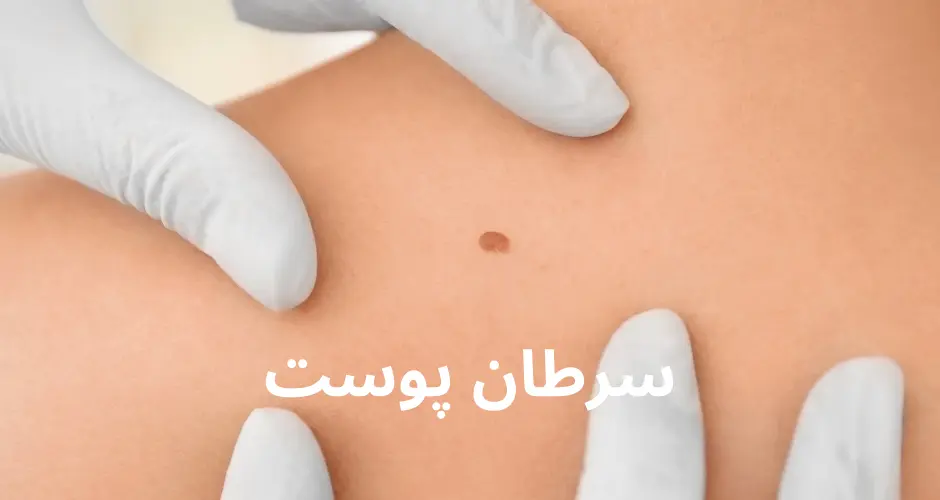
۳. ملانوما (Melanoma)
یکی از خطرناکترین انواع سرطان پوست است که از ملانوسیتها، سلولهای تولیدکننده رنگدانه ملانین که مسئول رنگ پوست هستند، منشأ میگیرد. اگرچه ملانوما میتواند در هر قسمت از بدن ظاهر شود، بیشتر در نواحیای که بیشتر در معرض نور خورشید قرار دارند، مانند صورت، بازوها و پاها دیده میشود. ملانوما میتواند به سرعت گسترش یابد و به سایر قسمتهای بدن متاستاز دهد، بنابراین تشخیص و درمان زودهنگام بسیار مهم است.
علائم و نشانهها
ملانوما میتواند متنوع باشد، اما نشانههای معمول شامل تغییرات در ظاهر خالها یا ضایعات جدید پوستی است. از روش **ABCDE** برای شناسایی ملانوما استفاده میشود:
– A (Asymmetry): عدم تقارن، یک نیمه خال با نیمه دیگر تفاوت دارد.
– B (Border): حاشیههای نامنظم، حاشیهها ممکن است ناهموار یا دندانهدار باشند.
– C (Color): تغییرات رنگ، وجود چندین رنگ مختلف مانند سیاه، قهوهای، قرمز، سفید یا آبی در یک خال.
– D (Diameter): قطر، ضایعاتی که قطر آنها بیش از ۶ میلیمتر (حدود اندازه پاککن سر مداد) باشد.
– (Evolving): تغییرات، هرگونه تغییر در اندازه، شکل، رنگ یا علائم دیگر مانند خارش یا خونریزی.
عوامل خطرزا
عوامل مختلفی میتوانند خطر ابتلا به ملانوما را افزایش دهند. این عوامل به دو دسته کلی محیطی و ژنتیکی تقسیم میشوند:
عوامل محیطی
۱. قرار گرفتن در معرض اشعههای فرابنفش (UV):
– نور خورشید: اصلیترین عامل خطرزا است. اشعههای UVB و UVA میتوانند به DNA سلولهای پوستی آسیب برسانند و خطر ابتلا به ملانوما را افزایش دهند.
– دستگاههای سولاریوم: استفاده از دستگاههای برنزهکننده میتواند خطر ابتلا به ملانوما را افزایش دهد.
۲. سابقه آفتابسوختگی:
– آفتابسوختگی شدید در کودکی یا نوجوانی: افرادی که در دوران کودکی یا نوجوانی دچار آفتابسوختگیهای شدید شدهاند بیشتر در معرض خطر هستند.
۳. شرایط جغرافیایی
– زندگی در مناطق با تابش شدید خورشید: زندگی در مناطق نزدیک به خط استوا یا مناطقی با ارتفاع بالا که تابش خورشید شدیدتر است، خطر ابتلا به ملانوما را افزایش میدهد.
عوامل ژنتیکی و بیولوژیکی
۱. پوست روشن:
– افرادی که پوست روشن، چشمهای روشن و موی بلوند یا قرمز دارند بیشتر در معرض خطر هستند. پوست روشن به دلیل کمبود ملانین (رنگدانه) کمتر از پوست تیره در برابر اشعههای UV محافظت میشود.
۲. سابقه خانوادگی:
– وجود سابقه ملانوما در خانواده (والدین، خواهر و برادر، یا فرزندان) میتواند خطر ابتلا را افزایش دهد.
۳. سابقه فردی ملانوما یا سایر سرطانهای پوست:
– داشتن سابقه قبلی ملانوما یا سایر سرطانهای پوست (مانند سرطان سلولهای بازال یا سنگفرشی) خطر ابتلا به ملانوما را افزایش میدهد.
۴. خالهای غیرعادی (خالهای دیسپلاستیک):
– وجود خالهای غیرعادی یا دیسپلاستیک که شکل و رنگ نامنظم دارند، خطر ابتلا به ملانوما را افزایش میدهد.
۵. تعداد زیاد خالها:
– داشتن تعداد زیادی خال معمولی یا خالهای غیرعادی نیز میتواند خطر ابتلا به ملانوما را افزایش دهد.
۶. سیستم ایمنی ضعیف:
– افرادی که سیستم ایمنی ضعیفی دارند، مانند افرادی که داروهای سرکوبکننده سیستم ایمنی مصرف میکنند یا به HIV/AIDS مبتلا هستند، بیشتر در معرض خطر قرار دارند.
عوامل دیگر
۱. سن:
– خطر ابتلا به ملانوما با افزایش سن بیشتر میشود، اگرچه میتواند در هر سنی رخ دهد.
۲. جنسیت:
– در برخی کشورها، ملانوما در مردان بیشتر از زنان رخ میدهد.
پیشگیری و کاهش خطر
برای کاهش خطر ابتلا به ملانوما، میتوان اقداماتی انجام داد:
– استفاده از کرم ضدآفتاب با SPF بالا و طیف گسترده: این کار میتواند پوست را از اشعههای مضر UV محافظت کند.
– پوشیدن لباسهای محافظ: استفاده از کلاه، عینک آفتابی و لباسهای بلند میتواند کمک کند.
– اجتناب از دستگاههای سولاریوم: استفاده از دستگاههای برنزهکننده میتواند خطر ابتلا به سرطان پوست را افزایش دهد.
– معاینه منظم پوست: بررسی منظم پوست و مراجعه به پزشک در صورت مشاهده هرگونه تغییرات مشکوک.
– خودداری از قرار گرفتن در معرض نور خورشید در ساعات اوج تابش: سعی کنید بین ساعات ۱۰ صبح تا ۴ بعدازظهر از قرار گرفتن مستقیم در معرض نور خورشید خودداری کنید.
این اقدامات میتواند به کاهش خطر ابتلا به ملانوما و سایر انواع سرطان پوست کمک کند.
تشخیص
تشخیص ملانوما معمولاً با معاینه بالینی پوست توسط پزشک آغاز میشود. برای تأیید تشخیص، ممکن است نمونهای از بافت مشکوک (بیوپسی) گرفته و تحت بررسی میکروسکوپی قرار گیرد.
درمان
روشهای مختلفی برای درمان ملانوما وجود دارد که بسته به مرحله و گستردگی بیماری متفاوت است:
– جراحی: جراحی برای برداشتن ضایعه سرطانی و بخش کوچکی از بافت سالم اطراف آن به عنوان حاشیه ایمن. در مراحل اولیه ملانوما، این روش میتواند به تنهایی مؤثر باشد.
– پرتودرمانی: استفاده از پرتوهای پرانرژی برای کشتن سلولهای سرطانی.
– شیمیدرمانی: استفاده از داروهای شیمیدرمانی به صورت تزریقی یا خوراکی برای کشتن سلولهای سرطانی.
– ایمنیدرمانی: استفاده از داروهایی که سیستم ایمنی بدن را تقویت میکنند تا سلولهای سرطانی را شناسایی و نابود کنند.
– درمان هدفمند: استفاده از داروهایی که مستقیماً به تغییرات ژنتیکی خاصی در سلولهای سرطانی حمله میکنند.
پیشگیری
برای کاهش خطر ابتلا به ملانوما، میتوان اقداماتی را انجام داد:
– استفاده از کرم ضدآفتاب: استفاده از کرم ضدآفتاب با SPF بالا و طیف گسترده میتواند پوست را از اشعههای مضر UV محافظت کند.
– پوشیدن لباسهای محافظ: استفاده از کلاه، عینک آفتابی و لباسهای بلند میتواند کمک کند.
– اجتناب از سولاریوم: استفاده از دستگاههای سولاریوم میتواند خطر ابتلا به سرطان پوست را افزایش دهد.
– معاینه منظم پوست: بررسی منظم پوست و مراجعه به پزشک در صورت مشاهده هرگونه تغییرات مشکوک.
تشخیص زودهنگام و درمان به موقع میتواند به جلوگیری از گسترش و عوارض جدیتر ملانوما کمک کند.
عوامل خطرزا
– نور خورشید: اصلیترین عامل خطرزا برای سرطان پوست است. قرار گرفتن زیاد در معرض اشعههای مضر UV (فرابنفش) خورشید یا دستگاههای سولاریوم میتواند خطر ابتلا را افزایش دهد.
– پوست روشن: افرادی که پوست روشن، چشمهای روشن و موی قرمز یا بلوند دارند بیشتر در معرض خطر قرار دارند.
– سابقه خانوادگی: وجود سابقه سرطان پوست در خانواده میتواند خطر ابتلا را افزایش دهد.
– سیستم ایمنی ضعیف: افرادی که سیستم ایمنی ضعیفی دارند، مثلاً به دلیل استفاده از داروهای سرکوبکننده سیستم ایمنی یا ابتلا به HIV/AIDS، بیشتر در معرض خطر هستند.
– سن: با افزایش سن، خطر ابتلا به سرطان پوست افزایش مییابد.
سلامت باشید.
خواندن این مطلب شاید برای شما مفید باشد.
 درمانگاه شبانهروزي عمومی و تخصصي فاضل با هدف ارتقاي سلامت مردم منطقه شمال شهر اصفهان در سال 1395 به صورت خیریه فعاليت خود را آغاز نموده است.
درمانگاه شبانهروزي عمومی و تخصصي فاضل با هدف ارتقاي سلامت مردم منطقه شمال شهر اصفهان در سال 1395 به صورت خیریه فعاليت خود را آغاز نموده است.