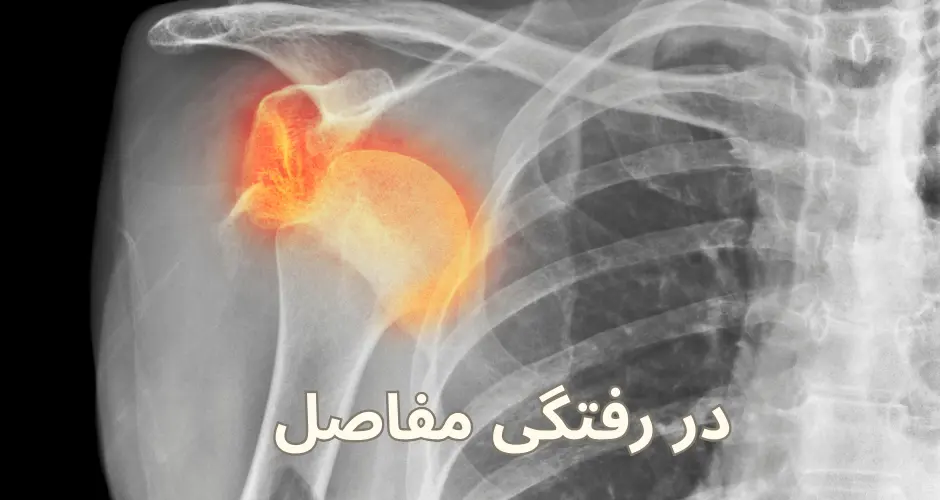
در رفتگی مفاصل
در رفتگی مفاصل، که به آن دررفتگی نیز گفته میشود، وضعیتی است که در آن استخوانها از موقعیت طبیعی خود در مفصل خارج میشوند. این مسئله میتواند به شدت دردناک باشد و به آسیب به بافتهای اطراف مانند لیگامانها، تاندونها و عضلات منجر شود.
انواع در رفتگی مفاصل
دررفتگی مفاصل به انواع مختلفی تقسیم میشود که بستگی به محل آسیب، نوع نیرو و شدت آسیب دارد. در اینجا به برخی از انواع رایج دررفتگی مفاصل اشاره میشود:
۱. دررفتگی شانه (Shoulder Dislocation)
شانه یکی از شایعترین مفاصل دررفتگی است، زیرا ساختار آن به گونهای است که بیشترین دامنه حرکت را دارد و همین امر باعث ناپایداری بیشتری میشود. دررفتگی شانه معمولاً به دو نوع تقسیم میشود:
- دررفتگی قدامی: که بیشترین شیوع را دارد و زمانی اتفاق میافتد که سر استخوان بازو به سمت جلو از حفره گلنوئید خارج میشود.
- دررفتگی خلفی: که کمتر شایع است و زمانی رخ میدهد که سر استخوان بازو به سمت عقب جابجا میشود.
۲. دررفتگی مفصل زانو (Knee Dislocation)
زانو یک مفصل پیچیده است و دررفتگی آن میتواند بسیار شدید باشد. دررفتگی زانو زمانی رخ میدهد که استخوان ران (فمور) و استخوان ساق پا (تیبیا) از موقعیت طبیعی خود خارج شوند. این نوع دررفتگی معمولاً در نتیجه آسیبهای شدید مانند تصادف یا سقوط رخ میدهد و ممکن است به آسیب به لیگامانها، عروق خونی و اعصاب منجر شود.
۳. دررفتگی مفصل انگشت (Finger Dislocation)
دررفتگی مفصل انگشت شایع است، به خصوص در ورزشکارانی که با دستهایشان زیاد کار میکنند، مانند بسکتبالیستها یا والیبالیستها. در این حالت، استخوانهای انگشت از موقعیت طبیعی خود خارج میشوند و معمولاً با تورم، درد و تغییر شکل ظاهری همراه است.
۴. دررفتگی آرنج (Elbow Dislocation)
دررفتگی آرنج یکی دیگر از انواع شایع دررفتگی است که معمولاً در نتیجه سقوط روی دست با آرنج خمیده رخ میدهد. این نوع دررفتگی میتواند باعث آسیب به لیگامانها و اعصاب شود.
۵. دررفتگی لگن (Hip Dislocation)
دررفتگی مفصل لگن نادر است اما بسیار جدی است و اغلب در نتیجه تصادفات شدید رانندگی یا سقوط از ارتفاع رخ میدهد. در این نوع دررفتگی، سر استخوان ران از حفره لگن خارج میشود. دررفتگی لگن میتواند به آسیبهای جدی به عروق خونی و اعصاب منجر شود و نیاز به درمان فوری دارد.
۶. دررفتگی مچ پا (Ankle Dislocation)
دررفتگی مچ پا معمولاً به دلیل پیچخوردگی یا آسیبهای شدید به مچ رخ میدهد و ممکن است با شکستگی استخوانهای اطراف مچ نیز همراه باشد.
۷. دررفتگی فک (Jaw Dislocation)
دررفتگی فک زمانی رخ میدهد که استخوان فک پایین از مفصل خود خارج میشود. این نوع دررفتگی ممکن است در اثر ضربه به صورت، خمیازه زیاد یا باز کردن بیش از حد دهان رخ دهد.
۸. دررفتگی ستون فقرات (Spinal Dislocation)
این نوع دررفتگی نادر و بسیار خطرناک است و معمولاً در نتیجه آسیبهای شدید مانند تصادفات رانندگی یا سقوط از ارتفاع زیاد رخ میدهد. در این نوع دررفتگی، مهرههای ستون فقرات از موقعیت خود خارج شده و ممکن است به نخاع آسیب وارد کنند.
۹. دررفتگی ترقوه (Clavicle Dislocation)
این نوع دررفتگی زمانی رخ میدهد که استخوان ترقوه از محل اتصال به شانه یا استخوان جناغ قفسه سینه خارج شود. این دررفتگی معمولاً در اثر سقوط یا ضربه به شانه رخ میدهد.
۱۰. دررفتگی مچ دست (Wrist Dislocation)
این نوع دررفتگی نسبتاً نادر است و زمانی رخ میدهد که استخوانهای مچ دست از محل خود خارج شوند. این حالت معمولاً در نتیجه سقوط روی دست یا آسیبهای فیزیکی شدید رخ میدهد.
۱۱. دررفتگی مادرزادی مفاصل (Congenital Dislocation)
برخی نوزادان ممکن است با مفاصل دررفته به دنیا بیایند که به آن “دررفتگی مادرزادی” گفته میشود. این وضعیت معمولاً در مفصل لگن دیده میشود و نیاز به درمان فوری دارد.
انواع دیگر دررفتگی نیز ممکن است بر اساس محل مفصل و نوع آسیب متفاوت باشد. هر نوع دررفتگی نیاز به درمان خاص و فوری دارد، زیرا تأخیر در درمان میتواند منجر به آسیبهای جدیتر به بافتها، عروق و اعصاب اطراف مفصل شود.

علل
علل اصلی ادر رفتگی مفاصل معمولاً به عوامل زیر برمیگردد:
۱. ضربه و آسیبهای ناگهانی (تروماتیک)
دررفتگی مفاصل اغلب بر اثر ضربه یا آسیب ناگهانی رخ میدهد. این ضربه ممکن است ناشی از حوادثی مانند:
- سقوط: سقوط از ارتفاع یا روی دستها.
- تصادفات رانندگی: که میتواند منجر به دررفتگیهای شدید مفاصل مانند شانه یا لگن شود.
- آسیبهای ورزشی: ورزشهایی مانند فوتبال، بسکتبال، اسکی و بوکس که در آنها تماس فیزیکی زیاد است، میتواند به دررفتگی مفاصل منجر شود.
۲. حرکتهای ناگهانی و نامناسب
حرکات سریع و نامناسب، به ویژه وقتی که بدن آماده یا گرم نشده باشد، ممکن است مفصل را از موقعیت طبیعی خود خارج کند. این نوع آسیبها معمولاً در ورزشهایی مانند ژیمناستیک یا ورزشهای رزمی دیده میشود.
۳. ضعف لیگامانها (رباطها)
برخی افراد به دلیل داشتن لیگامانهای ضعیف یا شل، مستعدتر به دررفتگی مفاصل هستند. این وضعیت ممکن است به صورت ارثی باشد یا به دلیل کشیدگیهای مکرر در مفاصل به وجود آید. در این شرایط، مفاصل راحتتر از موقعیت طبیعی خود خارج میشوند.
۴. نقصهای مادرزادی
برخی افراد از بدو تولد با نقصهایی در ساختار مفاصل یا لیگامانها به دنیا میآیند که باعث ناپایداری مفصل و افزایش احتمال دررفتگی میشود. به عنوان مثال، دیسپلازی مفصل لگن یک اختلال مادرزادی است که میتواند باعث دررفتگی مفصل لگن در نوزادان شود.
۵. آرتروز یا آسیبهای مفصلی مزمن
در مواردی که فرد به بیماریهای مزمن مفصلی مانند آرتروز یا آرتریت روماتوئید مبتلا است، مفاصل ضعیف و ساییده شده و ممکن است به راحتی دچار دررفتگی شوند.
۶. فعالیتهای تکراری و فشار بیش از حد
انجام فعالیتهای فیزیکی تکراری و سنگین، به ویژه در مشاغل یا ورزشهایی که فشار زیادی بر روی مفاصل وارد میکند، میتواند مفاصل را در معرض خطر دررفتگی قرار دهد.
۷. پیری و تحلیل مفاصل
با افزایش سن، بافتهای اطراف مفاصل مانند عضلات و لیگامانها ضعیف میشوند و تحلیل میروند. این وضعیت ممکن است باعث ناپایداری مفاصل و افزایش خطر دررفتگی شود.
تشخیص دقیق علت دررفتگی مهم است، زیرا در برخی موارد ممکن است نیاز به اقدامات پیشگیرانه و مراقبتی ویژهای برای جلوگیری از بروز مجدد آن وجود داشته باشد.
علائم
علائم ادر رفتگی مفاصل معمولاً به شدت آسیب و محل مفصل دررفته بستگی دارد، اما برخی از علائم شایع در همه موارد عبارتند از:
۱. درد شدید و ناگهانی
- درد ناشی از دررفتگی معمولاً شدید است و بلافاصله پس از آسیب رخ میدهد.
- این درد ممکن است با هر گونه حرکت مفصل یا حتی در حالت استراحت تشدید شود.
۲. تورم و التهاب
- تورم اطراف مفصل دررفته معمولاً به دلیل تجمع مایعات و خون در آن ناحیه ایجاد میشود.
- این تورم ممکن است به سرعت پس از آسیب ظاهر شود.
۳. عدم توانایی حرکت مفصل
- فرد قادر به حرکت طبیعی مفصل دررفته نیست یا با درد زیاد همراه است.
- در برخی موارد، حرکت مفصل کاملاً غیرممکن میشود.
۴. تغییر شکل ظاهری مفصل
- مفصل ممکن است به شکل غیرطبیعی و نامتقارن به نظر برسد.
- دررفتگی میتواند باعث شود که استخوانها از موقعیت طبیعی خود خارج شده و قابل مشاهده باشد.
۵. کبودی
- کبودی ممکن است در اطراف ناحیه آسیبدیده به دلیل آسیب به رگهای خونی رخ دهد.
۶. حس بیحسی یا سوزنسوزن شدن
- فشار روی اعصاب در ناحیه دررفته میتواند باعث احساس بیحسی یا سوزنسوزن شدن در مفصل یا اطراف آن شود.
- این علائم بیشتر در دررفتگیهای شدید دیده میشود.
۷. ضعف یا از دست دادن عملکرد عضلات اطراف مفصل
- دررفتگی میتواند عضلات اطراف مفصل را تحت تأثیر قرار داده و باعث ضعف یا عدم توانایی در استفاده از آنها شود.
۸. صدا یا احساس “جا افتادن” هنگام دررفتگی
- برخی افراد ممکن است هنگام دررفتگی صدای “تق تق” یا “جا افتادن” در مفصل احساس کنند.
مثالهایی از علائم خاص دررفتگی در مفاصل مختلف:
- شانه: درد شدید در ناحیه شانه و عدم توانایی بالا بردن دست.
- زانو: ناپایداری زانو و عدم توانایی تحمل وزن.
- انگشت: تغییر شکل آشکار و درد شدید در ناحیه انگشت.
تشخیص دقیق و درمان سریع در موارد دررفتگی بسیار مهم است، زیرا درمان به موقع میتواند از آسیبهای بلندمدت به بافتهای اطراف و مفصل جلوگیری کند.
تشخیص دررفتگی مفاصل معمولاً توسط پزشک متخصص انجام میشود و بر اساس تاریخچهی آسیب، معاینه فیزیکی و روشهای تصویربرداری است. روند تشخیص به مراحل زیر تقسیم میشود:
۱. تاریخچه پزشکی
پزشک در ابتدا از بیمار در مورد چگونگی بروز آسیب و علائم آن سوالاتی میپرسد، از جمله:
- چگونه آسیب رخ داده است؟ (به عنوان مثال، سقوط، تصادف، یا آسیب ورزشی)
- آیا سابقه دررفتگی قبلی دارید؟
- شدت درد چقدر است و از چه زمانی شروع شده است؟
- آیا احساس بیحسی یا ضعف دارید؟
۲. معاینه فیزیکی
پزشک ناحیه آسیبدیده را بررسی میکند و به دنبال علائمی مانند:
- تغییر شکل ظاهری: مفصل ممکن است در وضعیت غیرطبیعی قرار داشته باشد.
- حساسیت به لمس: لمس ناحیه مفصل ممکن است باعث درد شدید شود.
- محدودیت حرکت: پزشک بررسی میکند که آیا بیمار قادر به حرکت دادن مفصل است یا خیر.
- تورم و کبودی: ناحیه آسیبدیده ممکن است متورم و کبود باشد.
- بررسی عصبی و عروقی: پزشک ممکن است عملکرد عصبی و جریان خون ناحیه را بررسی کند تا مطمئن شود که اعصاب و عروق خونی آسیب ندیدهاند.
۳. تصویربرداری پزشکی
برای تأیید تشخیص و ارزیابی شدت دررفتگی، از تکنیکهای تصویربرداری استفاده میشود:
- اشعه ایکس (X-ray): یکی از رایجترین روشها برای تشخیص دررفتگی است. اشعه ایکس به پزشک اجازه میدهد تا موقعیت استخوانها را در مفصل ببیند و مشخص کند که آیا استخوان از محل طبیعی خود خارج شده یا نه.
- سیتی اسکن (CT Scan): اگر پزشک بخواهد جزئیات دقیقتری از مفصل و ساختارهای اطراف آن داشته باشد، ممکن است از سیتی اسکن استفاده کند. این روش تصویر سهبعدی از ناحیه آسیبدیده ایجاد میکند.
- امآرآی (MRI): برای بررسی آسیبهای احتمالی به بافتهای نرم مانند لیگامانها، تاندونها و عضلات اطراف مفصل استفاده میشود. امآرآی میتواند آسیب به بافتهای نرم را بهتر از اشعه ایکس یا سیتی اسکن نشان دهد.
۴. آزمایشهای تکمیلی
در برخی موارد، پزشک ممکن است برای بررسی آسیب به اعصاب یا عروق خونی، آزمایشهای تکمیلی انجام دهد. به عنوان مثال:
- آزمایش عصبشناختی: برای بررسی عملکرد اعصاب در ناحیه آسیبدیده.
- داپلر عروقی: برای بررسی جریان خون در عروق ناحیه دررفته.
۵. تشخیص افتراقی
پزشک ممکن است به بررسی سایر علل بالقوه درد و محدودیت حرکت بپردازد، مانند:
- شکستگی استخوان: که ممکن است همزمان با دررفتگی رخ دهد.
- آسیب به لیگامانها یا تاندونها: که ممکن است بدون دررفتگی رخ داده باشد.
نتیجهگیری:
تشخیص دقیق دررفتگی مفصل معمولاً با ترکیبی از معاینه بالینی و روشهای تصویربرداری انجام میشود. تشخیص سریع و صحیح ضروری است تا درمان به موقع آغاز شود و از عوارض طولانیمدت مانند آسیب به عروق خونی، اعصاب یا بافتهای اطراف جلوگیری شود.
درمان
درمان ادر رفتگی مفاصل بستگی به شدت آسیب، نوع مفصل دررفته و وضعیت کلی بیمار دارد. این درمانها معمولاً شامل روشهای فوری برای جااندازی مفصل و سپس مراحل بهبودی و بازتوانی است. به طور کلی، درمان شامل مراحل زیر است:
۱. درمان فوری (کمکهای اولیه)
- استراحت مفصل: پس از دررفتگی، حرکت دادن مفصل نباید انجام شود. استراحت دادن مفصل و ثابت نگه داشتن آن اهمیت دارد.
- یخگذاری: برای کاهش تورم و درد، باید یخ را به مدت ۱۵ تا ۲۰ دقیقه روی ناحیه دررفته قرار داد.
- بالا نگه داشتن عضو آسیبدیده: اگر ممکن باشد، بهتر است ناحیه آسیبدیده بالاتر از سطح قلب قرار گیرد تا تورم کاهش یابد.
- استفاده از اسپلینت یا باند: ممکن است برای ثابت نگه داشتن مفصل از اسپلینت یا باند استفاده شود تا از حرکت بیشتر جلوگیری شود.
- داروهای مسکن: میتوان از داروهای ضدالتهابی غیراستروئیدی (NSAIDs) مانند ایبوپروفن برای کاهش درد و التهاب استفاده کرد.
۲. جااندازی مفصل (Reduction)
جااندازی یا احیای مفصل به فرآیندی گفته میشود که پزشک استخوان دررفته را به موقعیت طبیعی خود باز میگرداند. دو نوع جااندازی وجود دارد:
- جااندازی بسته (Closed Reduction): در این روش، پزشک بدون نیاز به جراحی و با استفاده از دستهای خود مفصل را به حالت طبیعی بازمیگرداند. این روش اغلب در شرایطی استفاده میشود که آسیب نسبتاً ساده باشد.
- جااندازی باز (Open Reduction): در موارد پیچیدهتر که مفصل به صورت معمول باز نمیگردد یا بافتهای اطراف آسیب دیدهاند، ممکن است نیاز به جراحی باشد تا استخوانها به محل اصلی خود بازگردانده شوند.
۳. بیحرکتسازی مفصل
پس از جااندازی موفقیتآمیز، پزشک معمولاً مفصل را برای مدتی بیحرکت میکند تا بهبود یابد:
- استفاده از اسپلینت یا آتل: برای بیحرکت نگه داشتن مفصل در دوران بهبودی، معمولاً از اسپلینت، گچ یا آتل استفاده میشود.
- مدت زمان بیحرکتسازی: مدت زمان بستگی به نوع مفصل و شدت دررفتگی دارد، معمولاً بین ۲ تا ۶ هفته متغیر است.
۴. دارودرمانی
- داروهای ضد درد و التهاب: پزشک ممکن است داروهای مسکن قویتری مانند استامینوفن یا داروهای ضدالتهابی غیر استروئیدی تجویز کند.
- داروهای شلکننده عضلات: در برخی موارد برای کاهش تنش و اسپاسم عضلات اطراف مفصل از این داروها استفاده میشود.
۵. فیزیوتراپی و توانبخشی
پس از اتمام دوره بیحرکتسازی، بازتوانی مفصل برای بازگشت به عملکرد طبیعی بسیار مهم است. فیزیوتراپی شامل:
- تمرینات تقویتی و کششی: برای بازگرداندن قدرت و انعطافپذیری به عضلات و لیگامانهای اطراف مفصل.
- تمرینات افزایش دامنه حرکتی: به تدریج دامنه حرکتی مفصل بهبود مییابد و از خشکی آن جلوگیری میشود.
- مدیریت درد و التهاب: استفاده از روشهایی مانند درمان با گرما یا سرما، اولتراسوند، یا تحریک الکتریکی برای کاهش درد و التهاب.
۶. جراحی (در موارد شدید)
در برخی موارد، به خصوص اگر دررفتگی به بافتهای نرم اطراف مفصل (مانند رباطها، تاندونها، یا عروق خونی) آسیب رسانده باشد، یا در صورت دررفتگیهای مکرر، نیاز به جراحی است. این شامل:
- ترمیم بافتهای آسیبدیده: مانند بازسازی رباطهای پاره شده یا ترمیم تاندونهای آسیبدیده.
- جااندازی باز: اگر جااندازی بسته موفقیتآمیز نباشد، جراحی لازم است.
- جراحیهای بازسازی مفصل: در مواردی که مفصل به صورت مزمن دررفتگی میکند یا آسیبهای ساختاری جدی دارد.
۷. پیشگیری از دررفتگی مجدد
پس از درمان، مهم است که به اقدامات پیشگیرانه توجه شود تا از دررفتگی مجدد جلوگیری شود:
- تقویت عضلات اطراف مفصل: با استفاده از تمرینات منظم برای تقویت عضلات و لیگامانهای اطراف مفصل.
- استفاده از وسایل حمایتی: مانند بند شانه یا زانوبند در هنگام انجام فعالیتهای ورزشی.
- اجتناب از فعالیتهای شدید: تا زمانی که مفصل کاملاً بهبود یابد، باید از فعالیتهایی که خطر دررفتگی مجدد دارند، اجتناب کرد.
۸. بازگشت به فعالیتهای روزمره و ورزشی
بعد از اتمام مراحل درمان و بازتوانی، فرد باید به آرامی به فعالیتهای روزمره بازگردد و از فعالیتهای شدید فیزیکی تا بهبود کامل پرهیز کند. پزشک یا فیزیوتراپیست میتواند زمان مناسب برای بازگشت به فعالیتها را تعیین کند.
نتیجهگیری:
درمان دررفتگی مفصل شامل جااندازی سریع و صحیح، بیحرکتسازی مفصل و فیزیوتراپی برای بازگرداندن عملکرد مفصل است. در موارد شدید، جراحی ممکن است نیاز باشد. درمان به موقع و مناسب میتواند از بروز عوارض جدی مانند آسیب به اعصاب، عروق و بافتهای اطراف جلوگیری کند.
سلامت باشید.
 درمانگاه شبانهروزي عمومی و تخصصي فاضل با هدف ارتقاي سلامت مردم منطقه شمال شهر اصفهان در سال 1395 به صورت خیریه فعاليت خود را آغاز نموده است.
درمانگاه شبانهروزي عمومی و تخصصي فاضل با هدف ارتقاي سلامت مردم منطقه شمال شهر اصفهان در سال 1395 به صورت خیریه فعاليت خود را آغاز نموده است.