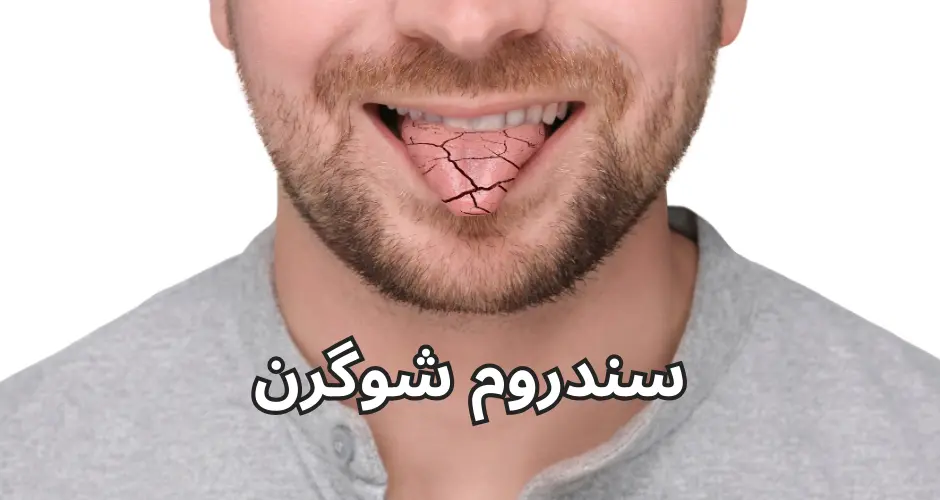
سندروم شوگرن
سندروم شوگرن (Sjogren’s Syndrome) یک بیماری خودایمنی مزمن است که در آن سیستم ایمنی بدن به غدد تولید کننده مایعات بدن حمله میکند. این بیماری اغلب غدد بزاقی و اشکی را تحت تاثیر قرار میدهد، که منجر به خشکی دهان و چشم میشود. سندروم شوگرن میتواند به تنهایی (سندروم شوگرن اولیه) یا به عنوان همراه با دیگر بیماریهای خودایمنی مانند آرتریت روماتوئید یا لوپوس (سندروم شوگرن ثانویه) رخ دهد.
علائم
علائم سندروم شوگرن به دلیل حمله سیستم ایمنی بدن به غدد تولید کننده مایعات و برخی اندامها به وجود میآیند. این علائم میتوانند بسیار متنوع باشند و شدت آنها نیز متفاوت است. علائم اصلی و شایع این بیماری شامل موارد زیر میشوند:
علائم اصلی
۱. خشکی چشمها (کراتوکونژنکتیویت سیکا):
– سوزش یا خارش در چشمها
– احساس وجود جسم خارجی یا شن در چشم
– قرمزی و تحریک چشمها
– حساسیت به نور (فتوفوبیا)
– کاهش تولید اشک
۲. خشکی دهان (گزروستومیا):
– احساس خشکی یا چسبندگی در دهان
– دشواری در بلع غذا، خصوصاً غذاهای خشک
– کاهش یا فقدان بزاق
– ترکخوردگی لبها
– بوی بد دهان
– افزایش خطر پوسیدگی دندان و عفونتهای دهانی
علائم دیگر
– خشکی پوست: پوست خشک و پوستهپوسته
– خشکی بینی و گلو: احساس خشکی در بینی و گلو، خشخش صدا
– تورم غدد بزاقی: خصوصاً در ناحیه فک و زیر گوشها
– خستگی مزمن: احساس خستگی و ضعف که ممکن است بسیار شدید باشد
– درد مفاصل و عضلات: التهاب و درد در مفاصل و ماهیچهها
– مشکلات گوارشی: مانند مشکلات گوارشی، نفخ، یا سندروم روده تحریکپذیر
– خشکی واژن: در زنان ممکن است منجر به درد یا ناراحتی هنگام رابطه جنسی شود
علائم سیستمیک
– ریوی: مانند خشکی و التهاب در راههای هوایی
– کلیوی: التهاب و عفونتهای کلیه
– عصبی: مانند نوروپاتی محیطی که میتواند منجر به ضعف و بیحسی شود
– خونی: مانند آنمی (کمخونی) و کاهش تعداد گلبولهای سفید خون
علائم سندروم شوگرن میتواند به تدریج و به مرور زمان پیشرفت کند. این بیماری میتواند بر کیفیت زندگی تأثیر بگذارد و نیازمند مدیریت و مراقبت پزشکی مداوم است. اگر شما یا کسی که میشناسید علائمی مشابه دارید، مشورت با یک پزشک متخصص (خصوصاً روماتولوژیست) برای تشخیص و درمان مناسب توصیه میشود.
علل
علت دقیق سندروم شوگرن هنوز به طور کامل شناخته نشده است، اما تحقیقات نشان میدهد که ترکیبی از عوامل ژنتیکی، محیطی و احتمالاً عوامل هورمونی در توسعه این بیماری نقش دارند. در زیر به بررسی برخی از این عوامل پرداخته شده است:
عوامل ژنتیکی
– وراثت: داشتن سابقه خانوادگی از بیماریهای خودایمنی میتواند خطر ابتلا به سندروم شوگرن را افزایش دهد. برخی از ژنها ممکن است افراد را مستعد ابتلا به این بیماری کنند.
عوامل محیطی
– عفونتها: برخی از عفونتهای ویروسی و باکتریایی ممکن است به عنوان محرکهای سندروم شوگرن عمل کنند. این عفونتها میتوانند سیستم ایمنی را فعال کنند و منجر به حمله به غدد تولید کننده مایعات شوند.
عوامل هورمونی
– جنسیت: سندروم شوگرن بیشتر در زنان، به ویژه در سنین میانسالی، رخ میدهد. این امر نشاندهنده نقش احتمالی هورمونهای جنسی (مانند استروژن) در این بیماری است.
خودایمنی
– اختلالات سیستم ایمنی: در سندروم شوگرن، سیستم ایمنی به اشتباه به بافتهای بدن حمله میکند، به ویژه غدد بزاقی و اشکی. این حمله باعث التهاب و تخریب این غدد میشود که منجر به کاهش تولید بزاق و اشک میگردد.
عوامل دیگر
– بیماریهای خودایمنی همراه: سندروم شوگرن میتواند با دیگر بیماریهای خودایمنی مانند آرتریت روماتوئید، لوپوس اریتماتوز سیستمیک و بیماری تیروئید همراه باشد. این همپوشانی نشاندهنده این است که این بیماریها ممکن است مکانیسمهای مشترکی داشته باشند.
نقش عوامل خارجی
– عوامل محیطی: مانند قرار گرفتن در معرض مواد شیمیایی خاص یا دود سیگار نیز میتوانند در برخی موارد نقش داشته باشند.
سندروم شوگرن یک بیماری پیچیده است و علت دقیق آن هنوز به طور کامل مشخص نیست. تحقیقات همچنان در حال بررسی عواملی هستند که ممکن است منجر به این بیماری شوند تا بتوان راههای بهتری برای پیشگیری و درمان آن پیدا کرد.
تشخیص
نیازمند ترکیبی از ارزیابیهای بالینی، آزمایشات خونی، تستهای تصویربرداری و برخی آزمایشات خاص برای ارزیابی عملکرد غدد بزاقی و اشکی است. در زیر به مراحل و روشهای مختلف تشخیصی اشاره شده است:
۱. بررسی بالینی و تاریخچه پزشکی
– معاینه فیزیکی: پزشک علائم خشکی دهان و چشم را بررسی میکند و غدد بزاقی و اشکی را معاینه میکند.
– تاریخچه پزشکی: پزشک سابقه بیماریهای خودایمنی، علائم و داروهای مصرفی بیمار را بررسی میکند.
۲. آزمایشات خونی
– آنتیبادیهای خودایمنی: بررسی وجود آنتیبادیهای ضد هسته (ANA)، آنتیبادیهای ضد SSA (Ro) و SSB (La) که در بیماران مبتلا به سندروم شوگرن شایع است.
– عوامل روماتوئیدی: اندازهگیری فاکتور روماتوئید (RF) که ممکن است در بیماران مبتلا به سندروم شوگرن مثبت باشد.
– آزمایشات دیگر: بررسی سطح ایمونوگلوبولینها و برخی دیگر از پارامترهای ایمنی.
۳. آزمایشات چشمی
– تست شیرمر: این تست میزان تولید اشک را اندازهگیری میکند. در این تست، نوار کوچکی از کاغذ فیلتر در لبه پلک پایین قرار میگیرد تا میزان ترشح اشک را در طول زمان مشخصی ارزیابی کند.
– تست رنگآمیزی چشم: استفاده از رنگهایی مانند فلورسئین یا لیسبامین گرین برای بررسی خشکی و آسیبهای سطح چشم.
۴. آزمایشات بزاقی
– سیکالوگرافی: تستی که با استفاده از مواد کنتراست و اشعه ایکس برای بررسی عملکرد غدد بزاقی انجام میشود.
– سینتیگرافی بزاقی: تصویربرداری هستهای برای ارزیابی عملکرد غدد بزاقی.
– بیوپسی لب: نمونهبرداری از غدد بزاقی کوچک در لب پایین برای بررسی زیر میکروسکوپ جهت شناسایی الگوهای التهابی خاص سندروم شوگرن.
۵. تصویربرداری
– اولتراسونوگرافی غدد بزاقی: برای ارزیابی اندازه و ساختار غدد بزاقی و شناسایی ناهنجاریها.
– MRI: برای بررسی غدد بزاقی و اشکی و ارزیابی تغییرات ساختاری.
۶. تستهای دیگر
– تستهای بزاقی: اندازهگیری میزان تولید بزاق.
– ادراری و خونی: برای بررسی عملکرد کلیهها و شناسایی هر گونه مشکل مرتبط.
تشخیص سندروم شوگرن معمولاً نیاز به ترکیب چندین آزمایش و بررسی دارد، زیرا علائم و نتایج آزمایشات ممکن است در هر بیمار متفاوت باشد. اگر علائمی مشابه به سندروم شوگرن دارید، مشورت با یک پزشک متخصص (روماتولوژیست) میتواند به تشخیص و مدیریت بهتر این بیماری کمک کند.
درمان
به طور عمده بر کاهش علائم، بهبود کیفیت زندگی بیمار و جلوگیری از عوارض تمرکز دارد. از آنجایی که درمانی برای رفع کامل این بیماری وجود ندارد، روشهای درمانی مختلفی برای مدیریت علائم و کنترل التهاب به کار میروند. در زیر به برخی از این روشها اشاره شده است:
۱. درمانهای دارویی
– اشکهای مصنوعی و قطرههای چشمی: برای کاهش خشکی چشم و محافظت از سطح چشم.
– محلولها و اسپریهای دهانی: برای مرطوب نگه داشتن دهان و تحریک تولید بزاق.
– محرک بزاق: مانند پیلوکارپین و سواسیملین که میتوانند تولید بزاق را افزایش دهند.
– ضد التهابی غیر استروئیدی (NSAIDs): برای کاهش درد و التهاب مفاصل.
– سرکوبکننده سیستم ایمنی: مانند هیدروکسی کلروکین، متوترکسات، و سیکلوسپورین برای کاهش فعالیت سیستم ایمنی و کنترل التهاب.
– کورتیکواستروئیدها: برای کنترل التهاب در موارد شدید.
۲. درمانهای موضعی
– مرطوبکنندهها و کرمهای پوستی: برای کاهش خشکی پوست و پیشگیری از ترکخوردگی.
– ژلها و کرمهای واژینال: برای کاهش خشکی و ناراحتی واژن.
۳. تغییرات در سبک زندگی
– مصرف مایعات کافی: نوشیدن آب به طور منظم برای حفظ رطوبت دهان و بدن.
– اجتناب از مواد تحریککننده: مانند الکل، کافئین، و سیگار که میتوانند خشکی را تشدید کنند.
– استفاده از مرطوبکنندههای هوا: برای حفظ رطوبت محیط و کاهش خشکی.
– مصرف غذاهای نرم و مرطوب: برای تسهیل در بلع و جلوگیری از تحریک دهان.
۴. روشهای جایگزین و مکمل
– طب سوزنی: برخی از بیماران گزارش کردهاند که طب سوزنی میتواند به کاهش علائم خشکی دهان و چشم کمک کند.
– مکملهای غذایی: برخی از مکملها مانند اسیدهای چرب امگا-۳ ممکن است به کاهش التهاب کمک کنند.
۵. پیگیری و مراقبت منظم
– مراجعه به پزشک: برای مانیتورینگ بیماری و تنظیم درمانها بر اساس نیازهای فردی.
– چک آپ دندان ها: برای پیشگیری و درمان مشکلات دهانی مانند پوسیدگی دندان و عفونتهای لثه.
– ویزیت چشم پزشک: برای ارزیابی و مدیریت مشکلات چشمی مرتبط با سندروم شوگرن.
۶. پشتیبانی روانی و اجتماعی
– حمایت روانی: مشاوره روانی یا گروههای حمایتی میتوانند به مدیریت استرس و بهبود کیفیت زندگی کمک کنند.
– آموزش بیمار: اطلاع رسانی به بیمار در مورد بیماری، علائم و روشهای مدیریت میتواند به او کمک کند تا بهتر با بیماری کنار بیاید.
مدیریت سندروم شوگرن نیازمند همکاری نزدیک بین بیمار و تیم پزشکی است. تنظیم درمانها بر اساس نیازها و واکنشهای فردی بیمار میتواند به بهبود کیفیت زندگی او کمک کند.
زندگی با سندروم شوگرن
زندگی با سندروم شوگرن میتواند چالشبرانگیز باشد، اما با اتخاذ راهکارهای مناسب و دریافت حمایتهای لازم، میتوان کیفیت زندگی را بهبود بخشید و علائم بیماری را بهتر مدیریت کرد. در زیر به نکاتی اشاره شده است که میتواند به بیماران در زندگی با این بیماری کمک کند:
۱. مراقبت از دهان و دندان
– مرطوب نگه داشتن دهان: مصرف مایعات به طور منظم و استفاده از محلولهای مرطوبکننده دهان.
– تحریک تولید بزاق: جویدن آدامس بدون قند یا مصرف آبنباتهای بدون قند.
– حفظ بهداشت دهان و دندان: مسواک زدن حداقل دو بار در روز و استفاده از نخ دندان. مراجعه منظم به دندانپزشک برای پیشگیری از پوسیدگی و عفونتهای دهانی.
– استفاده از خمیر دندانهای حاوی فلوراید: برای تقویت مینای دندان و جلوگیری از پوسیدگی.
۲. مراقبت از چشمها
– استفاده از قطرههای چشمی مرطوبکننده: برای کاهش خشکی و تحریک چشمها.
– استفاده از عینکهای محافظ: برای جلوگیری از تحریک چشمها توسط باد و گرد و غبار.
– اجتناب از محیطهای خشک و گرد و غباری: استفاده از دستگاههای مرطوبکننده هوا در منزل.
۳. مراقبت از پوست و مو
– استفاده از مرطوبکنندههای قوی: برای جلوگیری از خشکی و ترکخوردگی پوست.
– اجتناب از استفاده از صابونهای خشککننده: استفاده از شویندههای ملایم و مرطوبکننده.
۴. تغذیه و رژیم غذایی
– مصرف غذاهای نرم و مرطوب: برای تسهیل در بلع و جلوگیری از تحریک دهان.
– اجتناب از مصرف غذاها و نوشیدنیهای تحریککننده: مانند غذاهای تند، شور، الکل و کافئین.
– مصرف مکملهای غذایی: مانند اسیدهای چرب امگا-۳ که ممکن است به کاهش التهاب کمک کنند.
۵. مدیریت استرس و حمایت روانی
– فعالیتهای آرامشبخش: مانند یوگا، مدیتیشن و تکنیکهای تنفس عمیق.
– گروههای حمایتی: پیوستن به گروههای حمایتی برای تبادل تجربیات و دریافت حمایت از دیگران.
– مشاوره روانی: در صورت نیاز برای مدیریت اضطراب و افسردگی.
۶. تنظیم محیط زندگی
– استفاده از دستگاههای مرطوبکننده هوا: برای حفظ رطوبت محیط و کاهش خشکی.
– پوشیدن لباسهای راحت و مناسب: برای جلوگیری از تحریک پوست و حفظ راحتی.
۷. پیگیری و مراقبتهای پزشکی
– مراجعه منظم به پزشک: برای مانیتورینگ بیماری و تنظیم درمانها بر اساس نیازهای فردی.
– مراجعه به متخصصان مختلف: مانند روماتولوژیست، چشم پزشک، دندانپزشک و پوست پزشک برای مدیریت جامع بیماری.
۸. فعالیتهای فیزیکی
– ورزش منظم: انجام تمرینات ورزشی منظم و ملایم مانند پیادهروی، شنا و تمرینات تقویتی میتواند به حفظ سلامت عمومی و کاهش خستگی کمک کند.
۹. اطلاعات و آموزش
– آگاهی از بیماری: مطالعه و آگاهی از سندروم شوگرن و روشهای مدیریت آن میتواند به بیمار کمک کند تا بهتر با بیماری کنار بیاید.
– مشورت با پزشک: هر گونه تغییر در علائم یا نیاز به اطلاعات بیشتر باید با پزشک مشورت شود.
زندگی با سندروم شوگرن نیازمند مدیریت مداوم و پیگیری منظم است، اما با اتخاذ راهکارهای مناسب و دریافت حمایتهای لازم، میتوان به بهبود کیفیت زندگی و کاهش تاثیرات منفی این بیماری دست یافت.
سلامت باشید.
 درمانگاه شبانهروزي عمومی و تخصصي فاضل با هدف ارتقاي سلامت مردم منطقه شمال شهر اصفهان در سال 1395 به صورت خیریه فعاليت خود را آغاز نموده است.
درمانگاه شبانهروزي عمومی و تخصصي فاضل با هدف ارتقاي سلامت مردم منطقه شمال شهر اصفهان در سال 1395 به صورت خیریه فعاليت خود را آغاز نموده است.