قارچ های پوستی
قارچهای پوستی، یا عفونتهای قارچی پوست، از جمله مشکلات شایع پوستی هستند که توسط انواع مختلف قارچها ایجاد میشوند. این عفونتها میتوانند در نواحی مختلف بدن ظاهر شوند و معمولاً باعث خارش، قرمزی، و گاهی اوقات التهاب و درد میشوند. برخی از شایعترین انواع قارچهای پوستی عبارتند از:
۱. تینیا (Tinea):
تینیا (Tinea) گروهی از عفونت قارچ های پوست، مو و ناخن است که توسط انواع قارچهای درماتوفیت (Dermatophyte) ایجاد میشود. این عفونتها بسته به محل درگیری نامگذاری میشوند.
انواع تینیا
۱. تینیا کپیتیس (Tinea capitis):
– محل درگیری: پوست سر و مو
– علائم: خارش، قرمزی، پوستهریزی، ریزش مو به صورت تکهای و گاهی اوقات ایجاد لکههای سیاه بر روی پوست سر.
۲. تینیا کورپوریس (Tinea corporis):
– محل درگیری: بدن به ویژه تنه، بازوها و پاها
– علائم: لکههای دایرهای قرمز یا صورتی با حاشیه برجسته و مرکز روشنتر. این لکهها معمولاً خارش دارند.
۳. تینیا کروریس (Tinea cruris):
– محل درگیری: کشاله ران و نواحی تناسلی
– علائم: خارش شدید، قرمزی و پوستهریزی. این عفونت بیشتر در نواحی مرطوب و گرم بدن رخ میدهد.
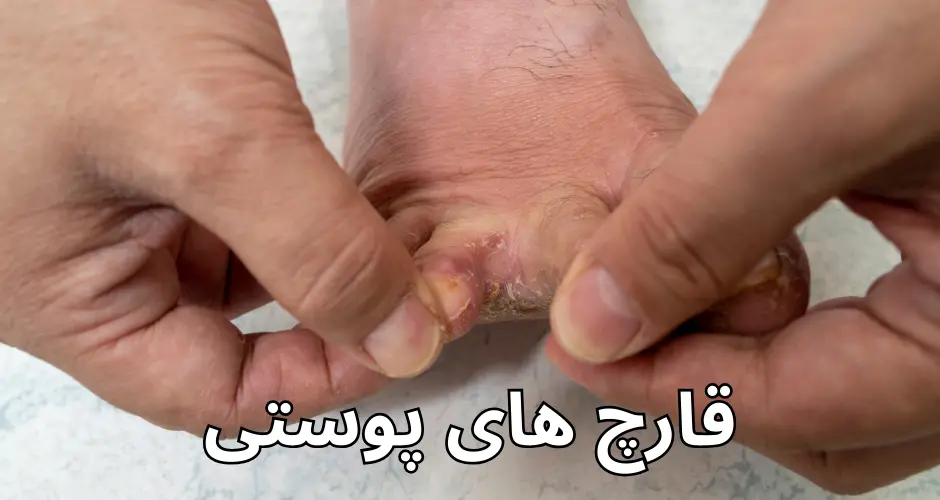
۴. تینیا پدیس (Tinea pedis):
– محل درگیری: پا، به ویژه بین انگشتان پا
– علائم: خارش، سوزش، قرمزی، پوستهریزی و گاهی ترک خوردن پوست. این عفونت به عنوان “پای ورزشکار” نیز شناخته میشود.
۵. تینیا اونگوئیم (Tinea unguium) یا اونیکومایکوزیس (Onychomycosis):
– محل درگیری: ناخنهای دست و پا
– علائم: تغییر رنگ ناخن، ضخیم شدن و شکنندگی ناخن، و گاهی جدا شدن ناخن از بستر ناخن.
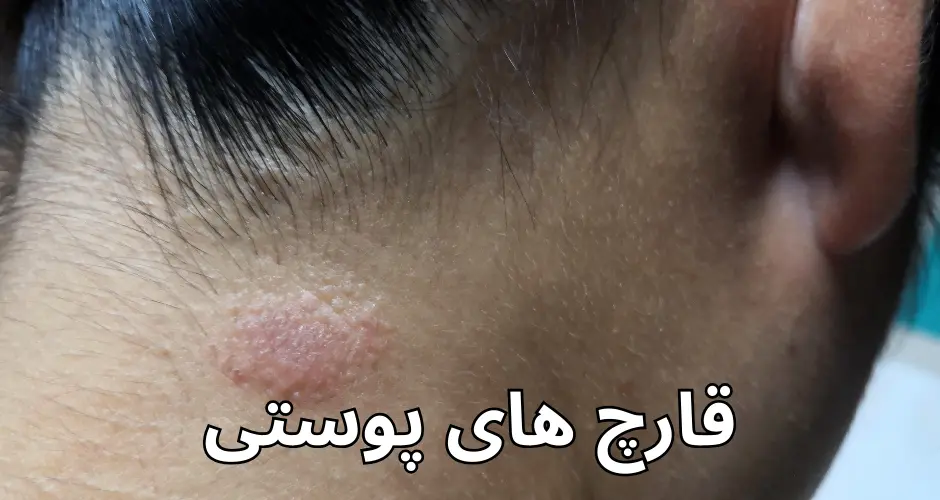
۶. تینیا فاسیئی (Tinea faciei):
– محل درگیری: صورت
– علائم: لکههای قرمز یا صورتی، خارش و پوستهریزی بر روی صورت.
تشخیص
عفونتهای قارچی پوست تنیا توسط پزشک انجام میشود و شامل مراحل مختلفی است که از معاینه بالینی تا آزمایشهای تکمیلی متغیر است. در اینجا به مراحل و روشهای مختلف تشخیص تینیا میپردازیم:
۱. معاینه بالینی
پزشک ابتدا معاینه دقیقی از پوست، مو یا ناخنهای بیمار انجام میدهد. برخی از علائم بالینی تینیا که پزشک به آنها توجه میکند شامل موارد زیر است:
– لکههای قرمز یا صورتی با حاشیه برجسته و مرکز روشنتر (معمولاً در تینیا کورپوریس و تینیا کروریس دیده میشود).
– پوستهریزی، خارش و ترک خوردن پوست (معمولاً در تینیا پدیس مشاهده میشود).
– ریزش مو به صورت تکهای و لکههای سیاه بر روی پوست سر (در تینیا کپیتیس).
– تغییر رنگ، ضخیم شدن و شکنندگی ناخن (در تینیا اونگوئیم).
۲. بررسی با لامپ وود (Wood’s Lamp)
لامپ وود یک ابزار تشخیصی است که نور ماوراء بنفش منتشر میکند. برخی از عفونتهای قارچی پوست زیر نور این لامپ درخشش خاصی دارند که میتواند به تشخیص کمک کند.
۳. نمونهبرداری و آزمایش قارچشناسی
برای تأیید تشخیص، پزشک ممکن است نمونهای از پوست، مو یا ناخن را برای آزمایش قارچشناسی به آزمایشگاه ارسال کند. این مراحل شامل موارد زیر است:
– آزمایش میکروسکوپی با پتاسیم هیدروکسید (KOH): نمونه مورد نظر با محلول KOH ترکیب میشود و زیر میکروسکوپ بررسی میشود تا حضور قارچها تأیید شود.
– کشت قارچ: نمونه در محیط کشت مخصوص قرار داده میشود تا قارچها رشد کنند و نوع دقیق آنها شناسایی شود.
– بیوپسی پوست: در موارد نادر، اگر تشخیص با روشهای فوق مشخص نشود، پزشک ممکن است نمونهای از بافت پوست را برای بررسی دقیقتر بردارد.
۴. آزمایش PCR (Polymerase Chain Reaction)
آزمایش PCR یک روش حساس و دقیق برای شناسایی DNA قارچها است. این روش بیشتر در موارد پیچیده یا برای تشخیص انواع نادر قارچ استفاده میشود.
۵. تاریخچه پزشکی و معاینه بالینی جامع
پزشک ممکن است از بیمار بخواهد که سابقه پزشکی خود را بیان کند، از جمله:
– سابقه ابتلا به عفونتهای قارچی
– استفاده از داروهای خاص
– شرایط سلامتی عمومی
– عوامل خطرزای محیطی یا شغلی
درمان
شامل استفاده از داروهای ضد قارچ است که میتواند به صورت موضعی یا خوراکی باشد. بستگی به شدت عفونت، محل درگیری و پاسخ بدن به داروها درمان متفاوت است.
۱. داروهای موضعی
این داروها به صورت کرم، لوسیون، ژل یا اسپری موجود هستند و معمولاً برای عفونتهای خفیف تا متوسط استفاده میشوند.
– کلوتریمازول (Clotrimazole): یکی از شایعترین داروهای ضد قارچ موضعی است.
– میکونازول (Miconazole): بهصورت کرم یا اسپری استفاده میشود.
– تربینافین (Terbinafine): معمولاً به صورت کرم یا ژل موجود است.
– کتوکونازول (Ketoconazole): بهصورت کرم استفاده میشود.
– ایکوونازول (Econazole): بهصورت کرم یا اسپری کاربرد دارد.
۲. داروهای خوراکی
– تربینافین (Terbinafine): قرص خوراکی است و برای درمان تینیا پدیس، تینیا کروریس و تینیا اونگوئیم موثر است.
– فلوکونازول (Fluconazole): کپسول یا قرص خوراکی که برای درمان انواع مختلف عفونتهای قارچی استفاده میشود.
– ایتراکونازول (Itraconazole): کپسول خوراکی برای عفونتهای شدید یا مقاوم به درمانهای دیگر.
– گریزئوفولوین (Griseofulvin): قرص خوراکی است که بیشتر برای درمان تینیا کپیتیس استفاده میشود.
۳. مراقبتهای عمومی و پیشگیری
برای افزایش اثربخشی درمان و پیشگیری از بازگشت عفونت، باید به مراقبتهای زیر توجه کرد:
– رعایت بهداشت شخصی: شستشوی منظم بدن و خشک کردن کامل نواحی مرطوب.
– پوشیدن لباسهای مناسب: لباسهای نخی و گشاد که باعث تهویه مناسب و تعریق کمتر میشوند.
– جلوگیری از به اشتراکگذاری وسایل شخصی: مانند حوله، لباس و کفش.
– استفاده از دمپایی در مکانهای عمومی: مانند استخرها و حمامهای عمومی.
– شستشوی مرتب و خشک کردن پاها: به ویژه بین انگشتان پا.
۴. درمان مکمل
– ضد عفونی کردن کفشها و جورابها: استفاده از اسپریهای ضد قارچ برای کفشها و شستشوی مرتب جورابها.
– تعویض منظم لباسها: به ویژه لباسهای زیر و جورابها.
مشاوره با پزشک
اگر علائم پس از چند هفته درمان موضعی بهبود نیافتند یا بدتر شدند، باید به پزشک مراجعه کنید. پزشک میتواند داروهای خوراکی تجویز کند یا آزمایشهای بیشتری برای تشخیص دقیقتر انجام دهد.
با رعایت دستورالعملهای درمانی و مراقبتهای مناسب، عفونتهای قارچی معمولاً به خوبی قابل کنترل و درمان هستند.
پیشگیری
نیازمند رعایت بهداشت شخصی و انجام اقدامات خاصی برای جلوگیری از رشد و انتقال قارچها است. در اینجا به چند راهکار برای پیشگیری از تینیا میپردازیم:
۱. رعایت بهداشت شخصی
– شستشوی منظم بدن: بدن خود را بهطور منظم با آب و صابون بشویید و بهویژه نواحی مرطوب و چیندار مانند کشاله ران، زیر بغل و بین انگشتان پا را به خوبی خشک کنید.
– خشک نگه داشتن پوست: پس از شستشو، مطمئن شوید که بدن بهخصوص نواحی چیندار کاملاً خشک شده باشد. استفاده از حولههای تمیز و جداگانه برای هر ناحیه از بدن توصیه میشود.
– استفاده از پودر ضد قارچ: در نواحی مستعد تعریق و رطوبت مانند پاها و کشاله ران از پودرهای ضد قارچ استفاده کنید.
۲. پوشیدن لباسهای مناسب
– لباسهای نخی و گشاد: لباسهای نخی و گشاد بپوشید که تهویه مناسبی داشته باشند و از تعریق بیش از حد جلوگیری کنند.
– تعویض منظم لباسها: لباسهای زیر و جورابها را بهطور منظم تعویض کرده و از پوشیدن لباسهای مرطوب و عرقکرده خودداری کنید.
۳. اجتناب از به اشتراکگذاری وسایل شخصی
– عدم اشتراک وسایل شخصی: از به اشتراکگذاری حوله، لباس، کفش و سایر وسایل شخصی با دیگران خودداری کنید.
– استفاده از وسایل شخصی در مکانهای عمومی: در مکانهای عمومی مانند استخرها و سالنهای ورزشی از وسایل شخصی خود استفاده کنید و از دمپایی یا کفشهای مناسب استفاده کنید.
۴. مراقبت از پاها
– خشک نگه داشتن پاها: پس از شستشو، پاها بهویژه بین انگشتان را به خوبی خشک کنید.
– استفاده از کفشهای تهویهدار: کفشهای تهویهدار و مناسب بپوشید و از پوشیدن کفشهای تنگ و بسته به مدت طولانی خودداری کنید.
– تعویض جورابها: جورابهای خود را بهطور منظم تعویض کرده و از جورابهای نخی و تهویهدار استفاده کنید.
۵. حفظ بهداشت در مکانهای عمومی
– استفاده از دمپایی در مکانهای عمومی: در حمامها، استخرها و سالنهای ورزشی از دمپاییهای مخصوص استفاده کنید.
– ضد عفونی کردن وسایل: وسایل ورزشی، تجهیزات و کفشها را بهطور مرتب ضد عفونی کنید.
۶. تقویت سیستم ایمنی
– رژیم غذایی متعادل: رژیم غذایی سالم و متعادل داشته باشید تا سیستم ایمنی بدن قوی بماند.
– ورزش منظم: فعالیت بدنی منظم داشته باشید تا سلامت کلی بدن حفظ شود.
۷. مدیریت دیابت و سایر بیماریها
– کنترل قند خون: اگر دیابت دارید، قند خون خود را بهطور منظم کنترل کنید.
– مراجعه منظم به پزشک: در صورت داشتن هرگونه بیماری مزمن یا سیستم ایمنی ضعیف، به پزشک خود مراجعه کنید و دستورات پزشکی را به دقت رعایت کنید.
۲. کاندیدیازیس (Candidiasis):
کاندیدیازیس (Candidiasis) یک نوع عفونت قارچی است که توسط قارچهای جنس کاندیدا (Candida) ایجاد میشود. شایعترین گونهی این قارچ، کاندیدا آلبیکانس (Candida albicans) است. کاندیدا بهطور طبیعی در بدن انسان، بهویژه در دهان، دستگاه گوارش، و ناحیه تناسلی وجود دارد و در شرایط عادی بدون مشکل خاصی در تعادل با سایر میکروارگانیسمها زندگی میکند. اما در شرایط خاصی، این تعادل میتواند بههم بخورد و منجر به رشد بیشازحد قارچ و ایجاد عفونت شود.
انواع کاندیدیازیس و علائم آنها
۱. کاندیدیازیس دهانی (Oral candidiasis) یا برفک دهان:
– محل درگیری: دهان و گلو
– علائم: لکههای سفید یا زرد در دهان و گلو، درد و سوزش، احساس طعم فلزی، و در موارد شدیدتر دشواری در بلع.
۲. کاندیدیازیس مری (Esophageal candidiasis):
– محل درگیری: مری
– علائم: درد و دشواری در بلع، درد قفسه سینه، و احساس گیر کردن غذا در گلو یا مری.
۳. کاندیدیازیس تناسلی:
– در زنان:
– محل درگیری: واژن
– علائم: خارش شدید، ترشحات سفید و غلیظ (شبیه به پنیر)، درد و سوزش در هنگام ادرار یا رابطه جنسی، قرمزی و تورم ناحیه تناسلی.
– در مردان:
– محل درگیری: سر آلت تناسلی
– علائم: خارش، قرمزی، سوزش و ترشحات سفید.
۴. کاندیدیازیس پوستی:
– محل درگیری: مناطق مرطوب و چینهای پوستی مانند زیر بغل، زیر پستانها، و نواحی تناسلی.
– علائم: قرمزی، خارش، تورم و ترشحات سفید.
۵. کاندیدیازیس ناخن (Onychomycosis):
– محل درگیری: ناخنها
– علائم: تغییر رنگ ناخن، ضخیم شدن و شکنندگی ناخن، درد و التهاب اطراف ناخن.
۶. کاندیدیازیس سیستمیک:
– محل درگیری: خون و اندامهای داخلی
– علائم: این نوع عفونت بسیار جدی و خطرناک است و میتواند باعث تب، لرز، شوک، و نارسایی اعضای بدن شود. بیشتر در افراد با سیستم ایمنی ضعیف رخ میدهد.
عوامل خطر
شامل موارد مختلفی است که میتواند باعث افزایش احتمال بروز این عفونت قارچی در بدن شود. برخی از این عوامل به وضعیت سیستم ایمنی بدن و برخی دیگر به شرایط محیطی و رفتاری فرد بستگی دارد. در ادامه به توضیح این عوامل میپردازیم:
۱. سیستم ایمنی ضعیف
– بیماران مبتلا به HIV/AIDS: سیستم ایمنی بدن این افراد ضعیف شده و توان مقابله با عفونتهای قارچی کاهش مییابد.
– بیماران مبتلا به سرطان: بهویژه افرادی که تحت درمانهای تضعیفکننده سیستم ایمنی مانند شیمیدرمانی یا پرتو درمانی قرار دارند.
– افرادی که داروهای سرکوبکننده سیستم ایمنی مصرف میکنند: مانند کورتیکواستروئیدها، داروهای ضد التهابی و داروهای سرکوبکننده سیستم ایمنی پس از پیوند عضو.
۲. بیماریهای مزمن
– دیابت: قند خون بالا میتواند محیط مناسبی برای رشد قارچها فراهم کند.
– بیماریهای خودایمنی: برخی بیماریهای خودایمنی ممکن است بر روی سیستم ایمنی تأثیر گذاشته و خطر عفونتهای قارچی را افزایش دهند.
۳. استفاده از آنتیبیوتیکها
– مصرف طولانیمدت یا گسترده آنتیبیوتیکها: آنتیبیوتیکها میتوانند تعادل میکروبی بدن را برهم زده و باعث کاهش باکتریهای مفید شوند که بهطور طبیعی رشد قارچها را کنترل میکنند.
۴. تغییرات هورمونی
– بارداری: تغییرات هورمونی در دوران بارداری میتواند باعث افزایش خطر عفونتهای قارچی شود.
– استفاده از داروهای هورمونی: مانند قرصهای ضدبارداری یا درمانهای جایگزین هورمونی.
۵. عوامل محیطی و رفتاری
– رطوبت و تعریق زیاد: محیطهای مرطوب و تعریق زیاد میتواند شرایط مناسبی برای رشد قارچها ایجاد کند.
– پوشیدن لباسهای تنگ و غیرنخی: لباسهای تنگ و غیرنخی میتوانند باعث ایجاد رطوبت و افزایش دمای پوست شوند.
– بهداشت نامناسب: عدم رعایت بهداشت شخصی میتواند به رشد قارچها کمک کند.
– استفاده از وسایل بهداشتی مشترک: مانند حوله، لباس زیر و سایر وسایل شخصی.
۶. تغذیه و عادات غذایی
– رژیم غذایی با قند بالا: مصرف زیاد قند میتواند رشد قارچها را تسهیل کند.
– سوءتغذیه: کمبود مواد مغذی میتواند بر روی سیستم ایمنی بدن تأثیر بگذارد و خطر عفونتهای قارچی را افزایش دهد.
۷. سایر عوامل
– چاقی: افراد چاق بهدلیل داشتن چینهای پوستی بیشتر و تعریق زیادتر، بیشتر در معرض عفونتهای قارچی قرار دارند.
– جراحیهای اخیر: بهویژه جراحیهای دستگاه گوارش یا دستگاه تناسلی که میتواند تعادل میکروبی را برهم بزند.
– استفاده از دستگاههای پزشکی: مانند کاتترهای ادراری یا دستگاههای تنفسی که میتوانند به عنوان مسیرهای ورود عفونت عمل کنند.
درمان
۱. کاندیدیازیس دهانی (برفک دهان)
– داروهای موضعی ضد قارچ:
– نیستاتین: یک داروی ضد قارچ موضعی که به صورت مایع یا قرصهای مکیدنی استفاده میشود.
– کلوتریمازول: به صورت قرصهای مکیدنی موجود است.
– میکونازول: به صورت ژل خوراکی برای استفاده در دهان.
– در صورت عدم پاسخ به درمانهای موضعی:
– فلوکونازول: داروی ضد قارچ خوراکی که معمولاً برای درمان عفونتهای شدیدتر استفاده میشود.
۲. کاندیدیازیس مری
– داروهای ضد قارچ خوراکی:
– فلوکونازول: یکی از داروهای اصلی برای درمان کاندیدیازیس مری.
– ایتراکونازول: در موارد خاص و به دستور پزشک.
– کاسپوفانژین: در موارد بسیار شدید یا مقاوم به درمانهای دیگر.
۳. کاندیدیازیس تناسلی
– در زنان:
– داروهای موضعی ضد قارچ:
– کلوتریمازول: به صورت کرم یا شیاف.
– میکونازول: به صورت کرم یا شیاف.
– داروهای خوراکی:
– فلوکونازول: معمولاً یک دوز واحد برای درمان عفونتهای شدیدتر.
– در مردان:
– داروهای موضعی ضد قارچ:
– کلوتریمازول: به صورت کرم.
– میکونازول: به صورت کرم.
– داروهای خوراکی: در موارد مقاوم به درمان موضعی، ممکن است از فلوکونازول استفاده شود.
۴. کاندیدیازیس پوستی
– داروهای موضعی ضد قارچ**:
– کلوتریمازول: به صورت کرم.
– میکونازول: به صورت کرم.
– تربینافین: به صورت کرم یا ژل.
– کیتوکونازول: به صورت کرم.
– در صورت عدم پاسخ به درمانهای موضعی:
– داروهای خوراکی: مانند فلوکونازول یا ایتراکونازول.
۵. کاندیدیازیس ناخن (اونگوئیم)
– داروهای خوراکی ضد قارچ:
– تربینافین: معمولاً برای درمان عفونتهای ناخن تجویز میشود.
– فلوکونازول: در برخی موارد.
– ایتراکونازول: در برخی موارد.
۶. کاندیدیازیس سیستمیک
– داروهای ضد قارچ وریدی:
– کاسپوفانژین: برای درمان عفونتهای شدید و سیستمیک.
– میکافانژین: برای درمان عفونتهای شدید و سیستمیک.
– آمفوتریسین B: در موارد بسیار شدید یا مقاوم به درمانهای دیگر.
مراقبتهای مکمل
– رعایت بهداشت: حفظ بهداشت مناسب برای جلوگیری از عود عفونت.
– پوشیدن لباسهای مناسب: لباسهای نخی و تهویهدار.
– مدیریت قند خون: در بیماران دیابتی برای کاهش خطر عفونت.
– اجتناب از مصرف بیرویه آنتیبیوتیکها: برای جلوگیری از تغییرات در تعادل میکروبی بدن.
پیشگیری
برای کاهش خطر ابتلا به این نوع عفونت قارچی و حفظ تعادل میکروبی در بدن است. در زیر به چندین روش پیشگیری از کاندیدیازیس پرداخته شده است:
۱. رعایت بهداشت شخصی
– شستشوی منظم بدن: بدن خود را بهطور منظم با آب و صابون بشویید و توجه ویژهای به نواحی مرطوب و چیندار مانند زیر بغل، کشاله ران و بین انگشتان پا داشته باشید.
– خشک کردن کامل پوست: پس از شستشو، بدن را بهطور کامل و با دقت خشک کنید، بهویژه در نواحی که ممکن است رطوبت باقی بماند.
– مسواک زدن منظم: بهداشت دهان و دندان را رعایت کرده و مسواک زدن را بهطور منظم انجام دهید. استفاده از دهانشویه میتواند کمککننده باشد.
۲. مراقبت از نواحی مرطوب و چیندار پوست
– پوشیدن لباسهای نخی و تهویهدار: لباسهای نخی و گشاد که باعث تهویه مناسب و کاهش تعریق میشوند، پوشیده و از پوشیدن لباسهای تنگ و غیرنخی خودداری کنید.
– استفاده از پودر ضد قارچ: در نواحی مستعد تعریق و رطوبت مانند پاها و کشاله ران، از پودرهای ضد قارچ استفاده کنید.
۳. مدیریت بیماریهای مزمن
– کنترل قند خون: اگر دیابت دارید، قند خون خود را بهطور منظم کنترل کنید و به درمانهای تجویز شده پزشک پایبند باشید.
– مدیریت بیماریهای خودایمنی: در صورت داشتن بیماریهای خودایمنی، به توصیههای پزشک برای کنترل بیماری و جلوگیری از عفونتها توجه کنید.
۴. مصرف صحیح آنتیبیوتیکها
– استفاده از آنتیبیوتیکها بر اساس تجویز پزشک: تنها در صورت نیاز و تحت نظارت پزشک از آنتیبیوتیکها استفاده کنید و از مصرف بیرویه و خودسرانه آنها خودداری کنید.
– پایبندی به دوره درمان: دوره تجویز شده دارو را بهطور کامل دنبال کنید و از قطع زودهنگام دارو بدون مشورت پزشک خودداری کنید.
۵. پیشگیری در مکانهای عمومی
– استفاده از دمپایی در مکانهای عمومی: در مکانهایی مانند حمامهای عمومی، استخرها و سالنهای ورزشی از دمپاییهای شخصی و مناسب استفاده کنید.
– عدم به اشتراکگذاری وسایل بهداشتی: از به اشتراکگذاری حوله، لباس زیر و سایر وسایل شخصی با دیگران خودداری کنید.
۶. تغذیه و سبک زندگی سالم
– رژیم غذایی متعادل: مصرف یک رژیم غذایی سالم و متعادل با مقدار کافی از ویتامینها و مواد معدنی برای حفظ سیستم ایمنی بدن و جلوگیری از رشد قارچها.
– پرهیز از مصرف زیاد قند: کاهش مصرف قند و کربوهیدراتهای ساده که میتوانند رشد قارچها را تسهیل کنند.
۷. نظارت بر سلامت عمومی
– مراجعه منظم به پزشک: در صورت داشتن شرایط پزشکی خاص یا مصرف داروهای خاص، بهطور منظم به پزشک مراجعه کنید و وضعیت خود را تحت نظر داشته باشید.
– پیگیری وضعیت سلامت: در صورت بروز علائم جدید یا تغییر در وضعیت سلامت، سریعاً با پزشک خود مشورت کنید.
۸. رعایت نکات بهداشتی در دوران بارداری
– توجه به تغییرات هورمونی: اگر باردار هستید، به تغییرات هورمونی و تاثیرات آن بر روی سلامتی خود توجه داشته باشید و در صورت بروز علائم مشکوک به پزشک مراجعه کنید.
۳. پیتیریازیس ورسیکالر (Pityriasis versicolor):
پیتیریازیس ورسیکالر (Pityriasis Versicolor) که به نامهای دیگر مانند **تینیا ورسیکالر** و **پیتیریازیس تیهوی** نیز شناخته میشود، یک نوع عفونت پوستی غیرقابل انتقال است که به وسیلهٔ رشد بیش از حد یک نوع خاص از قارچهای ملانین (Malassezia) در پوست ایجاد میشود. این قارچها بهطور طبیعی روی پوست زندگی میکنند، اما در شرایط خاص میتوانند باعث تغییر رنگ پوست و ایجاد لکههای رنگی شوند.
علائم
پیتیریازیس ورسیکالر معمولاً با علائم زیر همراه است:
– لکههای رنگی: لکههای کوچکی از رنگهای متفاوت (سفید، صورتی، قهوهای یا قرمز) که معمولاً بر روی نواحی پوست بالاتنه، بازوها، و قفسه سینه ظاهر میشود.
– تغییر رنگ پوست: لکهها ممکن است در تابستان تیرهتر شوند و در زمستان روشنتر به نظر برسند.
– پوست خشک و پوستهپوسته: در برخی موارد، نواحی آسیبدیده ممکن است پوستهپوسته شده و خشک به نظر برسند.
– خارش ملایم: در برخی افراد، خارش خفیف ممکن است وجود داشته باشد.
عوامل خطر
عوامل مختلفی میتواند خطر ابتلا به پیتیریازیس ورسیکالر را افزایش دهد، از جمله:
– رطوبت و تعریق زیاد: زندگی در مناطق مرطوب و عرق کردن زیاد میتواند به رشد قارچها کمک کند.
– تغییرات هورمونی: تغییرات هورمونی مانند دوران بارداری یا مصرف داروهای هورمونی.
– بیماریهای زمینهای: بیماریهایی که بر روی سیستم ایمنی تأثیر میگذارند، مانند دیابت و اختلالات سیستم ایمنی.
– پوست چرب: افزایش چربی پوست میتواند محیط مناسبی برای رشد قارچها ایجاد کند.
– استفاده از داروهای خاص: برخی داروها میتوانند به تغییر تعادل میکروبی پوست کمک کنند.
تشخیص
تشخیص پیتیریازیس ورسیکالر معمولاً از طریق معاینه بالینی و گاهی اوقات آزمایشهای اضافی مانند:
– درماتوسکوپی: استفاده از درماتوسکوپ برای بررسی نواحی آسیبدیده.
– آزمایش خراشیدن پوست: نمونهبرداری از ناحیه آسیبدیده و بررسی آن تحت میکروسکوپ برای شناسایی قارچها.
– آزمایش کشت قارچ: در موارد خاص برای شناسایی نوع قارچ.
درمان
پیتیریازیس ورسیکالر معمولاً شامل استفاده از داروهای ضد قارچ است:
– داروهای موضعی:
– سولفید سلنیوم: بهصورت شامپو یا کرم برای استفاده بر روی نواحی آسیبدیده.
– کتوکونازول: بهصورت کرم یا شامپو ضد قارچ.
– کلوتریمازول: بهصورت کرم برای استفاده روی نواحی آسیبدیده.
– میکونازول: بهصورت کرم یا لوسیون.
– تربینافین: بهصورت کرم.
– داروهای خوراکی:
– فلوکونازول، ایتراکونازول: در موارد شدید
پیشگیری
برای کاهش احتمال ابتلا به پیتیریازیس ورسیکالر و جلوگیری از بازگشت آن، میتوان اقداماتی انجام داد:
– رعایت بهداشت پوست: شستشوی منظم پوست و خشک کردن آن بهطور کامل.
– استفاده از محصولات ضدقارچ: استفاده از شامپوها و کرمهای ضد قارچ بهطور منظم.
– پوشیدن لباسهای تهویهدار: استفاده از لباسهای نخی و گشاد برای کاهش تعریق.
– مدیریت تعریق: استفاده از پودرهای ضد تعریق و سایر محصولات کمکننده تعریق.
سلامت باشید.
 درمانگاه شبانهروزي عمومی و تخصصي فاضل با هدف ارتقاي سلامت مردم منطقه شمال شهر اصفهان در سال 1395 به صورت خیریه فعاليت خود را آغاز نموده است.
درمانگاه شبانهروزي عمومی و تخصصي فاضل با هدف ارتقاي سلامت مردم منطقه شمال شهر اصفهان در سال 1395 به صورت خیریه فعاليت خود را آغاز نموده است.