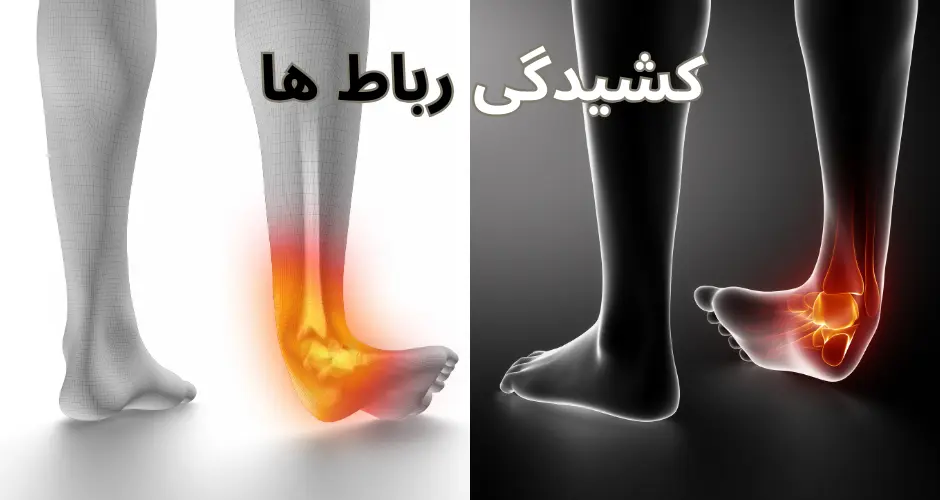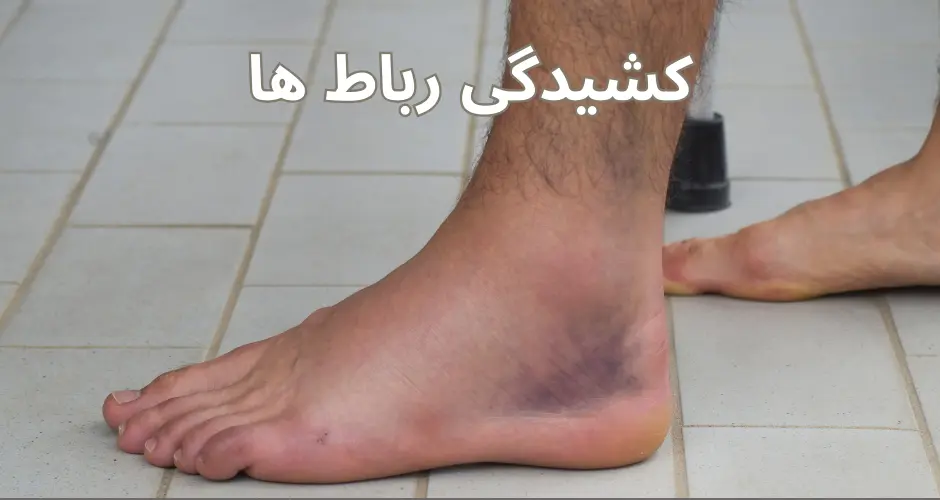
کشیدگی رباط ها
کشیدگی رباطها (Ligament Sprain) به آسیبی گفته میشود که در اثر کشیدگی یا پارگی یک یا چند رباط به وجود میآید. رباطها بافتهای محکمی هستند که استخوانها را به یکدیگر متصل کرده و در تثبیت مفاصل بدن نقش دارند. کشیدگی رباط معمولاً در اثر حرکات ناگهانی، شدید، یا نامناسب ایجاد میشود، مثل پیچ خوردن مچ پا یا حرکتهای سریع و غیرمنتظره.
علل کشیدگی رباطها:
علل کشیدگی رباطها (رباطکشی) معمولاً شامل حرکات ناگهانی، فشارهای شدید یا ضربه به مفاصل است. مهمترین علل کشیدگی رباطها عبارتند از:
- حرکات ناگهانی و غیرمنتظره: مانند توقف یا تغییر جهت سریع در حین ورزشهای پرتحرک مثل فوتبال، بسکتبال، یا دویدن.
- پیچ خوردن مفاصل: به ویژه در مچ پا یا زانو، که معمولاً در اثر افتادن یا قدمگذاری نادرست اتفاق میافتد.
- ضربه مستقیم: ضربه یا فشار به مفاصل، مانند برخورد در ورزشهای تماسی (مثل فوتبال یا راگبی) یا تصادفات.
- حرکتهای نادرست در ورزش: تکنیکهای نادرست یا عدم آمادگی بدنی مناسب در حین ورزش ممکن است به کشیدگی رباطها منجر شود.
- فشار بیش از حد به مفصل: حمل وزنههای سنگین یا انجام فعالیتهای فیزیکی سنگین بدون آمادگی میتواند به مفاصل فشار وارد کرده و موجب کشیدگی رباط شود.
- سقوط یا زمین خوردن: به خصوص در سطوح ناصاف یا لغزنده، که ممکن است موجب پیچ خوردن یا آسیب به مفصل شود.
- خستگی عضلانی: عضلات خسته کمتر میتوانند از مفاصل حمایت کنند و این ممکن است خطر کشیدگی رباط را افزایش دهد.
این عوامل میتوانند به آسیب رباطها منجر شوند، بهویژه در افراد فعال یا کسانی که در معرض فعالیتهای شدید بدنی هستند.
علائم کشیدگی رباطها
- درد ناگهانی و شدید: در محل آسیبدیده احساس میشود، به ویژه هنگام حرکت دادن مفصل.
- تورم: بلافاصله یا در عرض چند ساعت پس از آسیب، محل مفصل متورم میشود.
- کبودی: کبودی یا خونمردگی ممکن است در اطراف ناحیه آسیبدیده به وجود آید.
- محدودیت حرکت: حرکت مفصل دشوار و همراه با درد خواهد بود.
- حساسیت به لمس: محل آسیبدیده به لمس حساس میشود.
- احساس بیثباتی: ممکن است احساس کنید که مفصل پایداری ندارد و به راحتی حرکت میکند یا از جای خود خارج میشود.
- صدای ترک یا پاره شدن: در زمان آسیب ممکن است صدای ترکیدن یا پاره شدن شنیده شود.
در موارد خفیفتر (درجه ۱)، این علائم ممکن است کمتر و کوتاهمدت باشند، اما در کشیدگیهای شدیدتر (درجه ۲ و ۳)، علائم بیشتر و با شدت بیشتری ظاهر میشوند.
درجات کشیدگی رباطها:
کشیدگی رباطها به سه درجه اصلی طبقهبندی میشود که شدت آسیب و علائم آنها متفاوت است:
۱. درجه ۱ (خفیف):
- توصیف: کشیدگی خفیف بدون پارگی رباط، رباط فقط کمی کشیده شده است.
- علائم:
- درد ملایم
- تورم خفیف
- حساسیت به لمس
- بدون بیثباتی در مفصل
- حرکت کمی محدود است، اما همچنان ممکن است مفصل را به طور عادی حرکت دهید.
- مدت بهبودی: معمولاً ۱ تا ۲ هفته.
۲. درجه ۲ (متوسط):
- توصیف: پارگی جزئی در رباط رخ داده است.
- علائم:
- درد متوسط تا شدید
- تورم و التهاب واضحتر
- کبودی ممکن است ظاهر شود
- حرکت محدود و دردناک
- احساس بیثباتی جزئی در مفصل (احساس لق بودن مفصل)
- مدت بهبودی: معمولاً ۳ تا ۶ هفته.
۳. درجه ۳ (شدید):
- توصیف: پارگی کامل رباط.
- علائم:
- درد شدید و ناگهانی
- تورم شدید و گسترده
- کبودی زیاد
- بیثباتی مفصل، به طوری که مفصل ممکن است به طور غیرطبیعی حرکت کند یا بهخوبی تحمل وزن نکند
- ناتوانی در حرکت مفصل بدون درد زیاد
- مدت بهبودی: معمولاً ۶ هفته تا چند ماه؛ در برخی موارد، ممکن است نیاز به جراحی باشد.
درمان هر درجه از کشیدگی رباط بستگی به شدت آسیب دارد و ممکن است شامل استراحت، یخگذاری، فشردهسازی و در موارد شدیدتر فیزیوتراپی یا جراحی باشد.
تشخیص
معمولاً شامل مراحل زیر است:
۱. بررسی سابقه پزشکی:
- پزشک از بیمار در مورد نحوه آسیب، نوع فعالیت هنگام حادثه، علائم (درد، تورم، بیثباتی) و شدت آنها سؤال میپرسد.
۲. معاینه فیزیکی:
- پزشک ناحیه آسیبدیده را بررسی میکند و به دنبال علائمی مانند تورم، کبودی و حساسیت به لمس میگردد.
- مفصلها حرکت داده میشوند تا میزان بیثباتی یا محدودیت حرکت مشخص شود. همچنین ممکن است پزشک از بیمار بخواهد که مفصل را به آرامی حرکت دهد تا میزان درد و عملکرد آن بررسی شود.
۳. تصویربرداری پزشکی:
- رادیوگرافی (اشعه ایکس): برای اطمینان از این که شکستگی استخوان وجود ندارد.
- MRI (تصویربرداری با رزونانس مغناطیسی): برای دیدن جزئیات دقیقتر از بافت نرم، از جمله رباطها، که به تشخیص پارگی یا کشیدگی کمک میکند.
- سونوگرافی: گاهی برای بررسی آسیبهای رباطی بهویژه در مفاصل خاص، مانند مچ پا، استفاده میشود.
۴. آزمایشهای حرکتی:
- پزشک ممکن است تستهای خاصی برای ارزیابی بیثباتی مفصل انجام دهد. این تستها به پزشک کمک میکنند تا ببیند آیا رباطها به درستی کار میکنند یا خیر.
۵. آزمایشهای بالینی:
- در موارد خفیف ممکن است تنها معاینه فیزیکی و بررسی علائم کافی باشد، اما در موارد پیچیدهتر، پزشک از تستهای بیشتری برای تعیین دقیق درجه آسیب استفاده میکند.
این روشهای تشخیصی کمک میکنند تا شدت و نوع کشیدگی رباط مشخص شده و برنامه درمانی مناسب تعیین شود.
درمان:
به شدت آسیب و علائم بستگی دارد. ممکن است شامل روشهای غیرجراحی یا در موارد شدیدتر، جراحی باشد. در اینجا به شرح روشهای رایج درمان میپردازیم:
۱. درمانهای غیرجراحی:
خفیف:
- استراحت: اجتناب از فعالیتهایی که ممکن است به آسیب بیشتر منجر شود.
- یخگذاری: استفاده از یخ به مدت ۱۵-۲۰ دقیقه هر ۲ تا ۳ ساعت در روز اول برای کاهش تورم و درد.
- فشردهسازی: استفاده از باند کشی برای کاهش تورم و پشتیبانی از مفصل.
- بالا نگه داشتن عضو: نگه داشتن ناحیه آسیبدیده بالاتر از سطح قلب برای کاهش ورم.
- داروهای ضد درد و التهاب: استفاده از داروهای غیر استروئیدی (NSAIDs) مانند ایبوپروفن برای کاهش درد و التهاب.
- تمرینات کششی و تقویتی: پس از کاهش درد و تورم، انجام تمرینات کششی و تقویتی برای بازسازی قدرت و دامنه حرکتی مفصل.
متوسط:
- روشهای مشابه با درجه ۱ به همراه:
- استفاده از بریس یا اسلینگ: برای محدود کردن حرکت مفصل و کمک به بهبودی.
- فیزیوتراپی: برای تقویت عضلات اطراف مفصل و بازگرداندن دامنه حرکتی. فیزیوتراپی ممکن است شامل تمرینات تقویتی، کششی و روشهای درمانی مانند ماساژ و گرما درمانی باشد.
شدید:
- درمانهای مشابه با درجه ۲ به همراه:
- پشتیبانی بیشتر: استفاده از بریسهای تخصصی یا گچ برای تثبیت مفصل.
- فیزیوتراپی جامعتر: پس از کاهش علائم اولیه، فیزیوتراپی برای بازسازی کامل عملکرد مفصل و تقویت عضلات اطراف آن ضروری است.
۲. درمانهای جراحی:
- جراحی ترمیمی: در صورت پارگی کامل یا آسیب شدید به رباط، جراحی ممکن است برای ترمیم یا پیوند رباطهای پاره شده نیاز باشد.
- توانبخشی پس از جراحی: برنامههای فیزیوتراپی و توانبخشی برای بازگرداندن قدرت و دامنه حرکتی مفصل و بهبود کامل عملکرد ضروری است.
۳. مراقبتهای پس از درمان:
- رعایت توصیههای پزشک: پیروی از دستورات درمانی و فیزیوتراپی.
- توجه به علائم هشدار: در صورت بروز علائم غیرعادی یا درد شدید، مراجعه مجدد به پزشک ضروری است.
پیشگیری از آسیبهای آینده:
- گرم کردن و کشش مناسب قبل از فعالیتهای ورزشی: برای آمادهسازی عضلات و رباطها.
- استفاده از تجهیزات محافظتی: مانند زانو بند، مچ بند یا کفش مناسب در حین فعالیتهای ورزشی.
- تقویت عضلات اطراف مفصل: با انجام تمرینات تقویتی منظم.
تشخیص دقیق و درمان مناسب با توجه به شدت آسیب و نیازهای فردی، توسط پزشک یا متخصص فیزیوتراپی تعیین میشود.
 درمانگاه شبانهروزي عمومی و تخصصي فاضل با هدف ارتقاي سلامت مردم منطقه شمال شهر اصفهان در سال 1395 به صورت خیریه فعاليت خود را آغاز نموده است.
درمانگاه شبانهروزي عمومی و تخصصي فاضل با هدف ارتقاي سلامت مردم منطقه شمال شهر اصفهان در سال 1395 به صورت خیریه فعاليت خود را آغاز نموده است.